Несмотря на высокую распространенность когнитивных расстройств среди пожилых, обращаемость за медпомощью по поводу деменции остается низкой. Ситуацию усугубляет тот факт, что пациенты попадают в поле зрения специалиста на стадии умеренной или тяжелой деменции, в то время как терапевтически значимый эффект может быть достигнут только на ранней.
Актуальные проблемы
Интересными представляются литературные данные по анализу причин, в силу которых врачи не выявляли деменцию. Наряду с недостаточными знаниями о способах диагностики и/или условиях их применения на практике в качестве возможных факторов выступают:
• недостаток времени на приеме;
• затруднения в разговоре о когнитивных функциях с человеком, который обратился по другому поводу;
• опасения по поводу негативной эмоциональной реакции пациента.
Проблемы диагностики деменции можно описать несколькими тезисами.
1. Существует врачебная инертность в вопросах раннего выявления когнитивных нарушений. Требуется мотивация специалистов и развитие у них коммуникативных навыков для общения с пациентами и их родственниками на темы, связанные с когнитивными функциями.
2. Многие врачи считают, что выявление деменции не изменит судьбу пациента, поэтому не реагируют на очевидные проявления болезни — такой профессиональный нигилизм требует преодоления.
3. Не все врачи амбулаторного звена знают методики выявления деменции и условия их применения на практике.
При умеренной и тяжелой деменции когнитивные нарушения видны сразу: пациент приходит с сопровождающим, обращается за помощью к родственнику с простыми вопросами и ждет ответа от него (такое поведение называют симптомом «повернутой головы»). Еще один заметный уже при первом контакте признак деменции — речь с запинками. Пациент с трудом вспоминает слова, заменяя их ничего не значащими фразами, междометиями.
Пациент с когнитивными нарушениями не может вспомнить подробностей анамнеза, сложности для него представляет описание симптомов заболевания, принимаемого лечения и его эффективности. Эти признаки для врача должны быть поводом, чтобы расспросить человека и его родственников о нарушениях памяти и организовать обследование. Однако на практике, к сожалению, наблюдается лишь раздражительность или гнев на «несообразительного» пациента, не принимаются конкретные меры помощи.
Инструменты для диагностики деменции
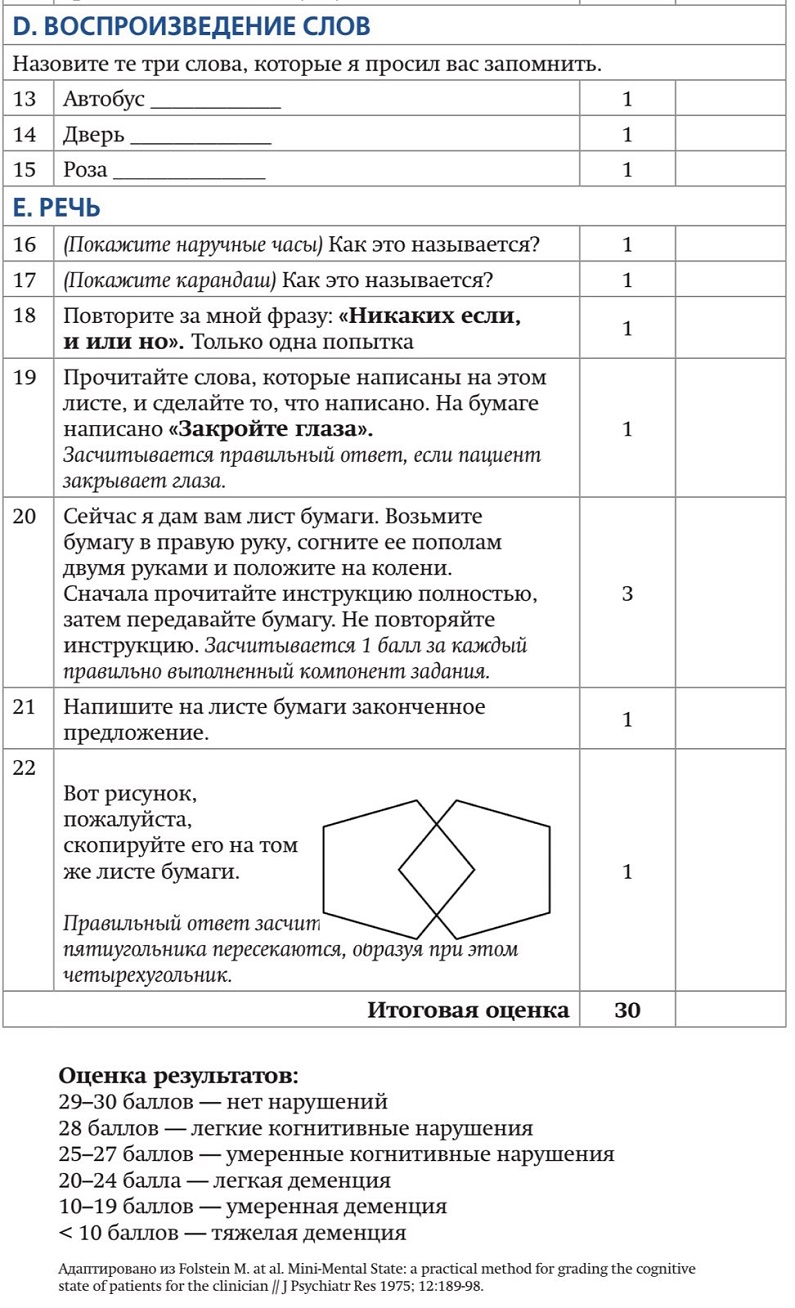
В качестве диагностических мероприятий для выявления деменции используют тесты для проверки состояния памяти и ориентировки:
• способность назвать дни недели в прямом и обратном порядке;
• вычитать из 100 по 7;
• указать год, время года, месяц, число, день недели, время суток;
• способность придумать и написать любое короткое предложение.
Основным инструментом для выявления деменции является использование шкал:
• тест Mini-Cog;
• методика Mini-Mental State Examination (MMSE);
• Монреальская шкала когнитивной оценки (Montreal Cognitive Assessment, MoCA).
Внедрение хотя бы одной из них в широкую практику может значительно повысить эффективность раннего выявления деменции.
Тест Mini-Cog состоит из трех заданий:
1) запомнить и повторить 3 названных предмета;
2) нарисовать часы (большой круглый циферблат) со стрелками, показывающими определенное время (например, 8:20) — оценивается положение цифр и стрелок;
3) вспомнить 3 слова, которые были названы в первом задании.
Ошибка хотя бы в одном из заданий (забытое слово или неправильное положение цифр, стрелок) указывает на вероятность деменции. Кстати, чувствительность теста Mini-Cog в выявлении деменции составляет 80–95 %, специфичность — 90–93 %.
Однако для диагностики синдрома мягкого когнитивного снижения (mild cognitive impairment) — потенциально обратимого преддементного состояния — тест Mini-Cog не считается валидным инструментом. Для этого необходимо более тщательное обследование.
Шкала MMSE (Mini-Mental State Examination) — инструмент не только скрининга и диагностики, но и оценки эффективности терапии деменции. Пограничная точка — 26 баллов. Кроме того, шкала позволяет учитывать возраст пациента и уровень его образования, что значимо влияет на результаты когнитивного тестирования. Например, согласно границам для оценки, 28 баллов у человека 70 лет со средним образованием говорят о низкой вероятности деменции, тогда как у 45-летнего с высшим образованием такое выполнение теста свидетельствует о серьезном риске когнитивных расстройств. Чувствительность и специфичность MMSE в выявлении деменции достигает 90–99 %, что делает ее эталоном оценки когнитивных функций.
Шкала MoCA (Montreal Cognitive Assessment) содержит упрощенный вариант теста связи цифр и букв, тест литеральных ассоциаций, рисования часов, тесты на внимание и управляющие функции, а также оценку памяти, ориентировки и другие. Обследование пациента при помощи MoCA занимает 15 минут. На сайте mocatest.org размещены валидизированные версии шкалы на более чем 50 языках, в том числе в нескольких вариантах, чтобы избежать при повторном тестировании пациента эффекта заучивания. В трактовке результатов учтено влияние возраста и уровня образования. Шкала характеризуется высокими значениями чувствительности и специфичности в диагностике деменции и выявлении мягкого когнитивного снижения. Разработан вариант для слабовидящих. Сокращенная форма MoCA занимает меньше времени на выполнение (10 минут), что делает ее более подходящей для широкого применения в клинической практике.
При выявлении очевидных признаков деменции, а также при положительном либо сомнительном результате тестов для первичной постановки диагноза требуется консультация врача-психиатра-нарколога.
Пациентам с когнитивными нарушениями необходимо проведение клинического и лабораторноинструментального обследования.
Должны быть выполнены общий анализ крови (для исключения анемии, воспалительных реакций), определение уровня электролитов (натрий, калий, кальций), глюкозы, печеночных ферментов, креатинина, гормонов щитовидной железы. Фактором риска развития нервно-психических расстройств является дефицит витамина В12 и/или фолиевой кислоты, что встречается у пациентов старше 70 лет более чем в 10 % случаев и определяет необходимость исследования их концентрации в сыворотке крови.
В ряде случаев необходимо детальное серологическое обследование для исключения нейроинфекций (особенно при неясной этиологии деменции у молодых пациентов). Биомаркерами нейродегенеративных процессов являются бета-амилоид, общий и фосфорилированный тау-протеин. При наличии сердечно-сосудистых заболеваний применяются электрокардиографические методы, эхокардиография, исследование магистральных сосудов головы при помощи дуплексного сканирования. Методы нейровизуализации (МРТ, КТ) необходимы для определения структурных изменений головного мозга.
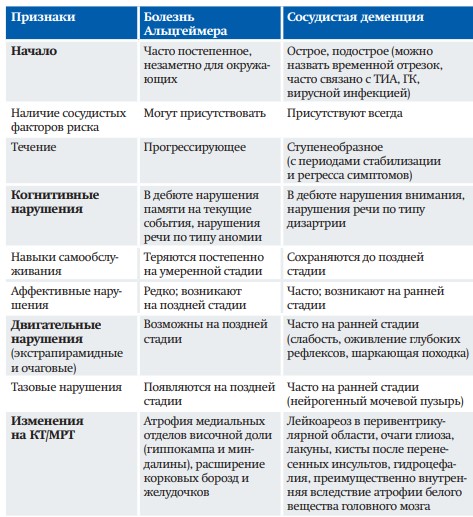
Особого внимания требует дифференциальная диагностика между разными видами деменций (см. таблицу).

Подходы к лечению
Сосудистая деменция занимает в общей структуре деменций второе место после болезни Альцгеймера, среди людей старше 65 лет встречается у 1–5 %. При этом распространенность увеличивается вдвое через каждые 5–10 лет. На приеме у врача общей практики эта доля может иметь более высокое значение, что обусловлено большим потоком пациентов с сердечно-сосудистыми заболеваниями.
Обследование и лечение, как правило, проводятся в амбулаторных условиях. Госпитализация необходима для решения вопросов нозологической принадлежности деменции в диагностически сложных случаях, при выраженных нарушениях поведения, а также у одиноких пациентов и лиц без определенного места жительства с деменцией средней и тяжелой степени при необходимости решения социальных вопросов.
Важно помнить, что сосудистая деменция представляет собой не однородное состояние, а различные патогенетические синдромы, для которых характерна связь когнитивных расстройств и цереброваскулярной патологии.
Достоверно известно, что ишемическая болезнь сердца (ИБС) и артериальная гипертензия (АГ) связаны с вероятностью развития когнитивных нарушений. АГ является серьезным фактором риска повреждения органов-мишеней, прежде всего головного мозга. Повышение артериального давления на каждые 10 мм рт. ст. увеличивает шанс развития когнитивных нарушений на 7–9 %. Кроме того, АГ сопряжена с вероятностью возникновения нарушений мозгового кровообращения, что, в свою очередь, увеличивает риск деменции в 5–10 раз.
Ишемия является универсальным механизмом повреждения клеток. Для пациентов с факторами ИБС, предрасполагающими к появлению когнитивных расстройств, являются: ХСН и нарушения ритма (в частности, фибрилляция предсердий).
Поражению головного мозга кроме сосудистых причин, обусловленных атеросклеротическими и морфологическими изменениями сосудов, способствуют другая кардиоваскулярная патология и заболевания крови.
В связи с этим лечение деменции должно носить комплексный характер и быть направлено на коррекцию сосудистых факторов риска и терапию когнитивных нарушений. Терапия АГ и коррекция липидного спектра крови с достижением и поддержанием целевых цифр, контроль других метаболических факторов риска, модификация образа жизни — ориентиры в тактике ведения пациента.
Соблюдение приема рекомендованных групп препаратов (антигипертензивных, статинов, антиагрегантов) в адекватных дозах, раннее начало лечения обладает протективными эффектами в сохранении когнитивных функций.
Наряду с ними рассматривается применение средств специфической терапии деменции (антагонистов NMDA-рецепторов) — например, мемантина. Они способствуют уменьшению выраженности нарушений памяти, внимания и нейродинамических расстройств.
Механизм действия этих препаратов основан на прямой селективной блокаде патологически возбужденных NMDA-рецепторов, замедлением процесса апоптоза и некроза, а также способностью модулировать повреждение олигодендроцитов, улучшая процессы ремиелинизации, занимающих важное место при сосудистых заболеваниях ЦНС. В последние десятилетия проведены клинические исследования, подтвердившие хорошую эффективность и переносимость мемантина, меньшее число побочных действий по сравнению с ингибиторами центральной ацетилхолинэстеразы.
Особо значимым является тот факт, что результативность терапии наиболее высока на начальных этапах заболевания и прогрессивно снижается по мере накопления морфологического дефекта.
Ознакомится с материалом "Особенности ведения пациентов с когнитивными нарушениями" можно пройдя по ссылке здесь.