В общей структуре злокачественных новообразований меланома кожи составляет 1–4 %. Беларусь входит в группу стран с относительно невысокими показателями заболеваемости данной патологией. Однако по темпам прироста заболеваемости за последние 10 лет меланома кожи занимает второе место (+51,4 %) после рака предстательной железы. С 2000 по 2019 год число ежегодно выявляемых случаев меланомы в нашей стране увеличилось с 420 до 1 029 (почти в 2,5 раза).
ОПУХОЛЬ С КРАЙНЕ ВЫСОКОЙ СТЕПЕНЬЮ ЗЛОКАЧЕСТВЕННОСТИ
Меланома — злокачественная опухоль нейроэктодермального происхождения, исходящая из меланоцитов. Меланома кожи (МК) характеризуется крайне высокой степенью злокачественности и необычайно большой энергией метастазирования, которое происходит лимфогенным, гематогенным и лимфогематогенным путем. При этом метастазы МК могут быть иногда единственным или первым проявлением опухолевого процесса (от 2 % до 20 %).
Опухоль может развиваться в любой области тела, но излюбленной ее локализацией у женщин является туловище и нижние конечности, а у мужчин — туловище и верхние конечности.
Одной из характерных черт заболеваемости МК является более быстрый ее рост среди городских жителей, высокая доля лиц, заболевающих в трудоспособном возрасте, и более высокий риск для женщин в молодом и среднем возрасте по сравнению с мужским населением. Заболевшие МК примерно на 10 лет моложе других онкологических пациентов. Средний возраст пациентов на момент постановки диагноза — 55 лет. Крайне редко меланома развивается у детей.
Локализованную форму МК (1–2-я стадия) диагностируют примерно в 80–85 % случаев, меланому с метастазами в регионарных лимфатических узлах в 10–15 %. В 3–5 % случаев выявляется первично-диссеминированная опухоль.
ПРОГНОЗ И ВЫЖИВАЕМОСТЬ
При выявлении МК без метастазов прогноз зависит главным образом от толщины опухоли по Бреслоу, уровня инвазии по Кларку и изъязвления, отражающих потенциал ее агрессивности, о чем свидетельствует высокий процент возврата болезни после проведенного лечения у пациентов с безметастатическими формами. Примерно в 40 % случаев после радикальной операции появляются регионарные и отдаленные метастазы (иногда через много лет после завершения лечения). По сводным данным, пятилетняя выживаемость при толщине меланомы менее 1 мм превышает 90 %, а при толщине более 4 мм составляет всего 45–63 %.
В то же время МК не является болезнью с однозначно плохим прогнозом. Стойкое излечение после радикальной операции при 1-й стадии может быть достигнуто у 80–90 % пациентов.
ФАКТОРЫ РИСКА
К известным факторам риска развития МК относятся: первый и второй фототипы кожи, избыточная инсоляция и солнечные ожоги, особенно в детском возрасте (риск развития меланомы после трех и более солнечных ожогов увеличивается в 2,5–6,3 раза), меланома в анамнезе, атипические невусы, наличие более 100 любых меланоцитарных невусов.
В 5–14 % случаев МК является наследственным заболеванием, обусловленным изменениями в генах, в частности герминальными мутациями в генах регуляции клеточного цикла CDKN2A и CDK4, а также в других генах.
СВЯЗЬ С НАЛИЧИЕМ НЕВУСОВ
МК может возникать как из меланоцитарных невусов и меланоза Дюбрея (синонимы: меланотическая веснушка Гетчинсона, лентиго злокачественное, меланоз предраковый ограниченный), так и de novo (на визуально неизмененной коже). В целом с меланоцитарными невусами ассоциировано около 20–30 % всех случаев МК. Риск ее развития из меланоцитарных невусов зависит от возраста и варьирует от 1:200 000 (у лиц моложе 40 лет) до 1:33 000 (у лиц старше 69 лет). Меланома может развиваться из любых меланоцитарных невусов, но более часто из больших врожденных и атипических (диспластических невусов).
Диспластический меланоцитарный невус (невус Кларка, атипичный невус, лентигинозная меланоцитарная дисплазия). Это вариант приобретенного меланоцитарного невуса с клиническими и морфологическими признаками атипии. Клинические и патоморфологические признаки диспластического меланоцитарного невуса коррелируют далеко не всегда. Поэтому при наличии только клинических признаков используют термин «клинически атипичный невус». Диспластические меланоцитарные невусы бывают одиночными и множественными.
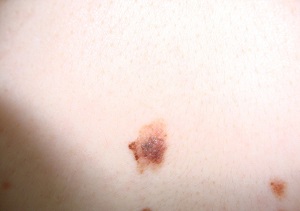 Средние их размеры превышают таковые обычных приобретенных невусов (более 5 мм). Диспластический невус характеризуется неравномерной пигментацией (центр одного цвета, края — другого) с широкой вариацией цвета (от светло-серого до темно- коричневого и розового). Форма новообразования неправильная (овоидная), поверхность, как правило, плоская, контуры нечеткие с размытым краем (см. рис. 1).
Средние их размеры превышают таковые обычных приобретенных невусов (более 5 мм). Диспластический невус характеризуется неравномерной пигментацией (центр одного цвета, края — другого) с широкой вариацией цвета (от светло-серого до темно- коричневого и розового). Форма новообразования неправильная (овоидная), поверхность, как правило, плоская, контуры нечеткие с размытым краем (см. рис. 1).
Большинство диспластических невусов появляются до начала полового созревания. Наблюдаемая частота в популяции составляет 2–8 %. Диспластические невусы являются наиболее частыми потенциальными предшественниками меланомы и клиническими маркерами высокого риска ее развития. Потенциальный риск МК при наличии 1–5 диспластических меланоцитарных невусов увеличивается в 3,8 раза, а при 6 или более — в 6,8 раза.
Синдром дисплаcтического невуса характеризуется сочетанием большого количества меланоцитарных невусов (50–100 и более), некоторые из них имеют клинические и морфологические характеристики диспластических невусов.
Синдром дисплаcтического невуса и семейная меланома обусловлены мутациями различных генов, чаще всего 1р36 или 9р21, причем клоны мутантных меланоцитов могут активизироваться под действием УФО, которое способствует промоции клеточных альтераций в генетически «инициированных» меланоцитах и в нормальной коже, приводя к формированию новых диспластических невусов, трансформации существующих в МК или развитию опухоли de novo.
Синдром дисплаcтического невуса может быть спорадическим и унаследованным. При наследственном характере синдрома, в случае если среди родственников первой степени родства имелись случаи МК, используется термин FAMM-синдром (Famial Atypic Mole Melanoma Syndrome). По данным WHOMP (World Health Organisation Melanoma Program), развитие МК в диспластическом невусе отмечается в 35 % случаев у пациентов с FAMM-синдромом и в 17 % — со спорадическими диспластическими невусами.
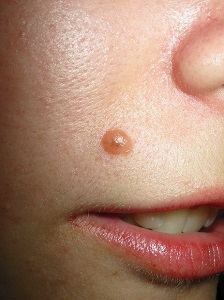 Типичный невус Шпиц (эпителиоидный и/или веретеноклеточный невус) клинически представляет собой розовую плотную, хорошо ограниченную опухоль без роста волос диаметром до 1 см (см. рис. 2). Локализуется главным образом на голове и шее (более 50 %) и конечностях. Новообразования наиболее часто диагностируются в детском возрасте. Невусы Шпиц нередко требуют проведения дифференциальной диагностики с другими беспигментными новообразованиями кожи, включая беспигментную МК.
Типичный невус Шпиц (эпителиоидный и/или веретеноклеточный невус) клинически представляет собой розовую плотную, хорошо ограниченную опухоль без роста волос диаметром до 1 см (см. рис. 2). Локализуется главным образом на голове и шее (более 50 %) и конечностях. Новообразования наиболее часто диагностируются в детском возрасте. Невусы Шпиц нередко требуют проведения дифференциальной диагностики с другими беспигментными новообразованиями кожи, включая беспигментную МК.
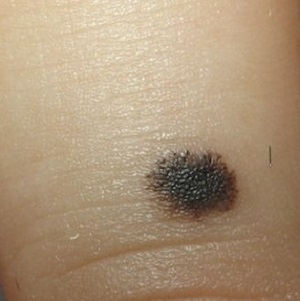 Невус Рида выявляется обычно в возрасте от 6 до 17 лет. Может локализоваться на любом участке кожного покрова, но чаще на нижних конечностях (50 %), реже на туловище (27 %) и верхних конечностях (18 %). Отличительной чертой большинства поражений является однородная темная окраска — черная (46 %), темно-коричневая (30 %). Возможны оттенки серого и синего (см. рис. 3).
Невус Рида выявляется обычно в возрасте от 6 до 17 лет. Может локализоваться на любом участке кожного покрова, но чаще на нижних конечностях (50 %), реже на туловище (27 %) и верхних конечностях (18 %). Отличительной чертой большинства поражений является однородная темная окраска — черная (46 %), темно-коричневая (30 %). Возможны оттенки серого и синего (см. рис. 3).
Меланоз Дюбрея является облигатным предмеланомным заболеванием кожи. Поражение диагностируется преимущественно у пожилых людей. Заболевание начинается с появления на коже небольшого коричневого пятна, медленно распространяющегося по периферии, которое может достигать размеров 6 см и более. Характерной особенностью является неравномерная окраска, наличие участков от светло-коричневого до синевато-черного цвета. Вначале пятно с неровными краями не возвышается над поверхностью кожи, не уплотнено, рельеф кожи не изменен. Внешний вид его нередко напоминает рисунок географической карты.
В последующем на поверхности могут появляться небольшие папулы и бляшки. Поражается в большинстве случаев кожа щек, носогубных складок, носа, лба, шеи. Частота развития МК достигает 30–80 % с инкубационным периодом от 3 до 20 лет.
КЛИНИЧЕСКАЯ ДИАГНОСТИКА
Клинические проявления МК очень многообразны. На момент самостоятельного обращения пациентов размеры опухоли чаще всего не превышают 1–3 см в наибольшем измерении. Форма новообразования может быть плоской, узловой, бугристой, полусферической (существенно реже грибовидной), консистенция — чаще всего плотной, поверхность — блестящей, мокнущей, легко кровоточащей или покрытой корочками и изъязвлениями.
Пигментация равномерная или пятнистая, цвет коричневый, черный, синий, серый, розовый, красно-розовый, фиолетовый или фиолетово-розовый, причем в пределах одной и той же опухоли может быть несколько цветовых сочетаний. Весьма достоверные признаки МК: появление новых «дочерних» узелковых или пигментных включений рядом с новообразованием. Основными клиническими типами МК являются: узловая, поверхностно-распространяющаяся, злокачественная лентиго-меланома и акральная меланома.
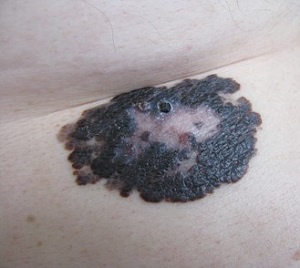 Поверхностно-распространяющаяся меланома составляет 50–70 % всех МК (см. рис. 4). Опухоль развивается одинаково часто как на неизмененной коже, так и из пигментного невуса. Представляет собой бляшку неправильной конфигурации с фестончатым контуром, нередко с очагами регрессии и мозаичной окраски. Биологический потенциал злокачественности в фазе радиального роста относительно низок, опухоль может не метастазировать в течение нескольких лет. Однако в последующем на плоском новообразовании появляется узел, свидетельствующий о наступлении фазы вертикального роста и высокой вероятности развития как регионарных (лимфогенных), так и отдаленных (гематогенных) метастазов.
Поверхностно-распространяющаяся меланома составляет 50–70 % всех МК (см. рис. 4). Опухоль развивается одинаково часто как на неизмененной коже, так и из пигментного невуса. Представляет собой бляшку неправильной конфигурации с фестончатым контуром, нередко с очагами регрессии и мозаичной окраски. Биологический потенциал злокачественности в фазе радиального роста относительно низок, опухоль может не метастазировать в течение нескольких лет. Однако в последующем на плоском новообразовании появляется узел, свидетельствующий о наступлении фазы вертикального роста и высокой вероятности развития как регионарных (лимфогенных), так и отдаленных (гематогенных) метастазов.
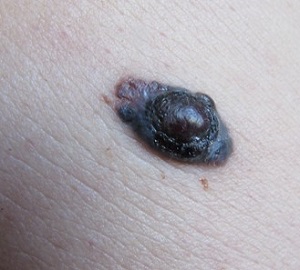 Узловая меланома составляет 20–30 % всех МК (см. рис. 5). Клинически представляет собой пигментированный узел, реже полиповидное образование на коже. Пациенты отмечают быстрое, в течение нескольких месяцев, удвоение размеров новообразования, его раннее изъязвление и кровоточивость.
Узловая меланома составляет 20–30 % всех МК (см. рис. 5). Клинически представляет собой пигментированный узел, реже полиповидное образование на коже. Пациенты отмечают быстрое, в течение нескольких месяцев, удвоение размеров новообразования, его раннее изъязвление и кровоточивость.
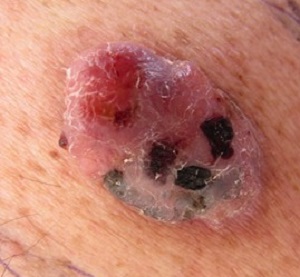 Около 5 % узловых меланом не имеют пигмента и представляют собой достаточно быстро растущую розоватого цвета опухоль (см. рис. 6). Узловые формы МК, особенно изъязвленные, характеризуются крайне агрессивным течением.
Около 5 % узловых меланом не имеют пигмента и представляют собой достаточно быстро растущую розоватого цвета опухоль (см. рис. 6). Узловые формы МК, особенно изъязвленные, характеризуются крайне агрессивным течением.
Меланома типа злокачественного лентиго составляет около 15 % всех МК. В типичных случаях диагностируется у пожилых людей на коже лица и шеи в виде пятна или плоской бляшки неправильных очертаний, черно-коричневого цвета. Визуально опухоль напоминает поверхностно-распространяющуюся форму, но характеризуется длительной фазой радиального роста (до 10 и более лет).
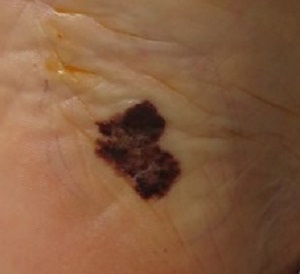 Акральная лентигинозная меланома чаще развивается у пожилых пациентов и составляет около 10 % всех МК. Это особая форма меланомы, возникающая на ладонях, подошвах, ногтевом ложе. Для ранней акральной меланомы характерна радиальная фаза роста, во время которой опухоль представляет собой темно-коричневое, черно- синее или черное пятно, окрашенное почти равномерно. Наиболее часто опухоль развивается на коже стоп (см. рис. 7).
Акральная лентигинозная меланома чаще развивается у пожилых пациентов и составляет около 10 % всех МК. Это особая форма меланомы, возникающая на ладонях, подошвах, ногтевом ложе. Для ранней акральной меланомы характерна радиальная фаза роста, во время которой опухоль представляет собой темно-коричневое, черно- синее или черное пятно, окрашенное почти равномерно. Наиболее часто опухоль развивается на коже стоп (см. рис. 7).
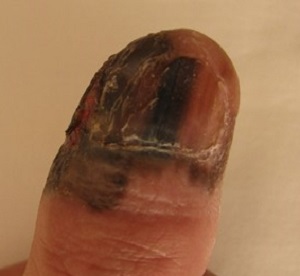 Около 15–20 % акральных лентигинозных меланом составляет подногтевая меланома (см. рис. 8). Примерно в 1/3 случаев подногтевая меланома изначально проявляется возникновением пигментированных полосок под ногтевой пластиной, с последующим ее отторжением и изъязвлением ногтевого ложа.
Около 15–20 % акральных лентигинозных меланом составляет подногтевая меланома (см. рис. 8). Примерно в 1/3 случаев подногтевая меланома изначально проявляется возникновением пигментированных полосок под ногтевой пластиной, с последующим ее отторжением и изъязвлением ногтевого ложа.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Для дифференциальной диагностики МК и меланоцитарных невусов наиболее часто используются две оценочные системы, включающие алгоритм ABCDE и семиточечную систему Glasgow.
Правило АВСDЕ включает оценку пигментного новообразования кожи по четырем основным критериями и дополнительного критерия E (внешние изменения новообразования, оцениваемые пациентом и врачом). Семиточечная система Glasgow включает оценку по семи признакам (3 главных и 4 малых). 
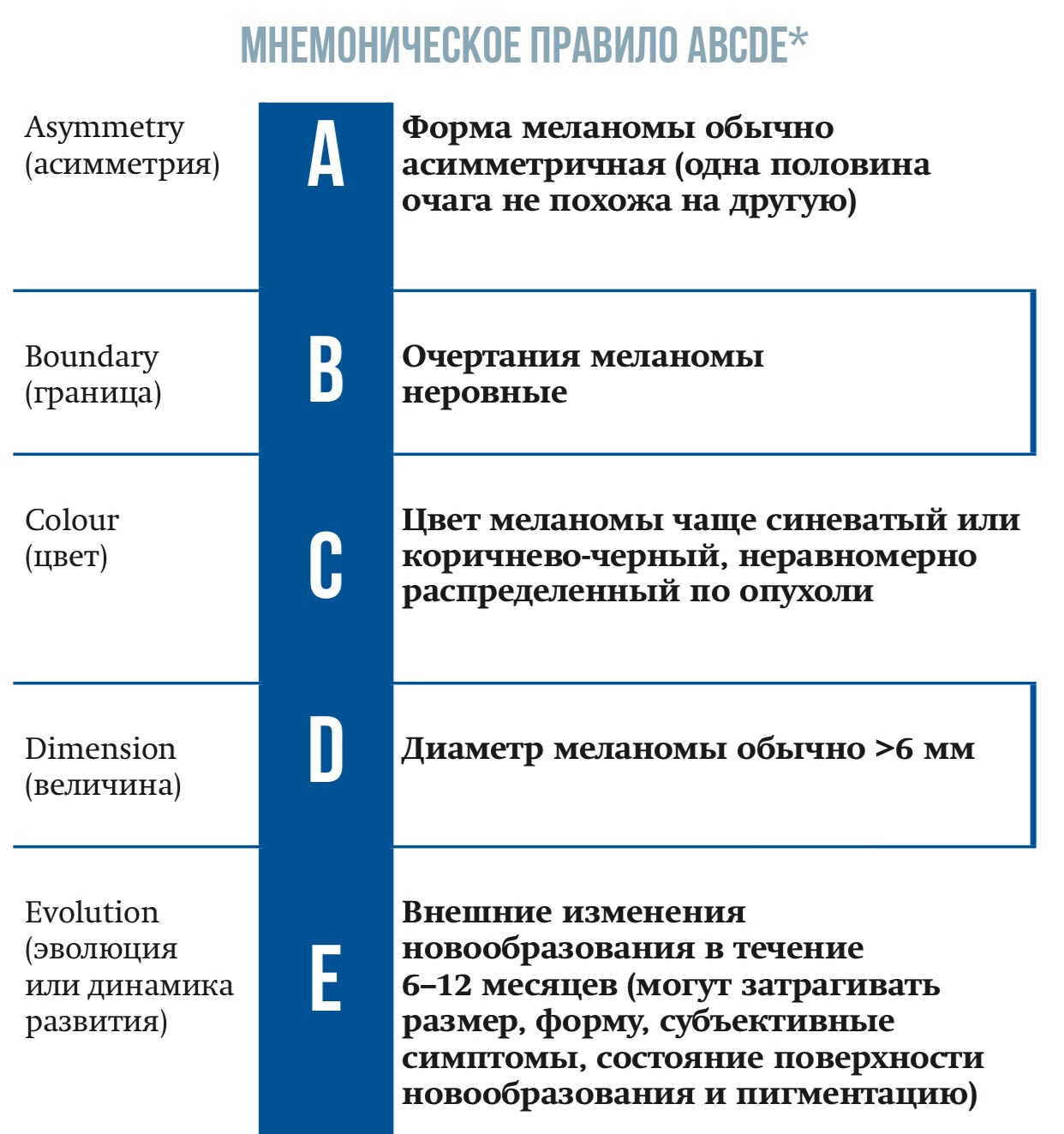 *Наличие трех и более признаков указывает на высокую вероятность злокачественного характера пигментного новообразования.
*Наличие трех и более признаков указывает на высокую вероятность злокачественного характера пигментного новообразования.
Диагностическая чувствительность и специфичность при применении вышеуказанных систем варьируют от 60 % до 90 %. Наибольшие затруднения при их использовании связаны с неполным набором вышеуказанных признаков, а иногда и с невозможностью визуально их оценить в связи с небольшими размерами новообразования. Повысить точность неинвазивной диагностики в этих случаях позволяет выполнение дермоскопии.
ВОЗМОЖНОСТИ ПРОФИЛАКТИКИ
В настоящее время нет абсолютно надежных методов первичной и вторичной профилактики МК. Единственным фактором риска развития МК, на который можно повлиять, является ультрафиолетовое излучение. Вторичная профилактика связана не с «профилактическим» удалением всех меланоцитарных невусов, а с хорошей подготовкой врачей в области диагностики ранней МК и меланомоопасных новообразований кожи, внедрением в широкую практику дермоскопии и своевременным адекватным хирургическим удалением меланоцитарных новообразований с обязательным последующим гистологическим исследованием.
КЛИНИЧЕСКИЕ СЛУЧАИ
Новообразование на животе у женщины 25 лет
- А Форма симметричная
- B Контуры ровные
- C Цвет равномерный -D Размеры 5 мм
- Е Существует в течение пяти лет без существенной тенденции к увеличению
Новообразование на передней грудной стенке у мужчины 43 лет
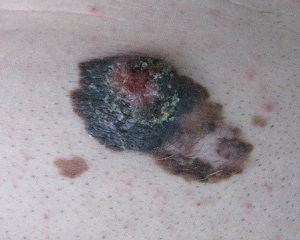 + А Форма асимметричная
+ А Форма асимметричная
+ B Контуры прерывистые, фестончатые
+ C Неодинаковый цвет разных частей новообразования
+ D Размеры 20 мм (>6 мм)
+ Е Увеличивается в размерах в течение трех лет (6 месяцев назад на плоском пятне появился экзофит розоватого цвета)