Ожирение является ведущим независимым фактором риска артериальной гипертензии, а также увеличивает вероятность развития кардиоваскулярных осложнений, эндокринных и онкологических заболеваний. Более того, жировая ткань — это не просто резервуар лишних калорий, а активный эндокринный орган, который оказывает значимое влияние на метаболизм. Каковы современные алгоритмы терапии пациентов с ожирением и артериальной гипертензией? Обсудили проблему за круглым столом в редакции «Медвестника».
Висцеральный жир: риск АГ и других патологий
 Алла ШепелькевичА. Ш.: Ожирение оказывает огромное влияние на здоровье человека. Особенно опасным является висцеральное ожирение, когда жировая ткань накапливается за брюшиной, т. е. внутри живота, вокруг внутренних органов.
Алла ШепелькевичА. Ш.: Ожирение оказывает огромное влияние на здоровье человека. Особенно опасным является висцеральное ожирение, когда жировая ткань накапливается за брюшиной, т. е. внутри живота, вокруг внутренних органов.
Висцеральная жировая ткань — мощный независимый эндокринный орган, который продуцирует большое количество метаболически независимых вредных веществ — адипоцитокинов. Сегодня их известно более 800.
Активность адипоцитокинов приводит к тому, что нарушается чувствительность к инсулину (инсулинорезистентность), соответственно, возрастают риски предиабета и сахарного диабета. Что касается кардиологической патологии, адипоцитокины являются прессорными агентами, которые оказывают влияние на стенку сосудов, из-за этого повышаются риски развития артериальной гипертензии (АГ). Они также вносят свою лепту в развитие гиперкоагуляции, дислипидемии, нарушают механизмы деления клеток, что становится провоцирующим фактором развития злокачественных заболеваний.
Таким образом, висцеральный жир, по сути, является дополнительным самостоятельным органом, который глобально меняет метаболизм человека, в результате чего значительно возрастает риск развития хронических неинфекционных заболеваний.
Еще в 1950–1960-е годы была установлена первая негативная связь висцерального ожирения с кардиоваскулярными заболеваниями и смертностью. На сегодняшний день также известно, что не только индекс массы тела является фактором риска повышенной смертности, но и то, что время до первого ишемического события напрямую связано с окружностью талии, то есть все с тем же висцеральным ожирением.
 Ирина ПатеюкИ. П.: Да, действительно, жировая ткань — не просто пассивное хранилище энергии, это активный орган, клетки которого выделяют биологически активные вещества.
Ирина ПатеюкИ. П.: Да, действительно, жировая ткань — не просто пассивное хранилище энергии, это активный орган, клетки которого выделяют биологически активные вещества.
Как уже отмечалось, ожирение (особенно висцеральное) приводит к развитию инсулинорезистентности, при этом уровень сахара в крови растет, в ответ организм в попытке справиться дополнительно вырабатывает инсулин, который задерживает воду и натрий, что в свою очередь ведет к повышению артериального давления. Таким образом, гиперинсулинемия формирует порочный круг, вызывая спектр патофизиологических осложнений, включая дислипидемию и атеросклероз. Ожирение, сахарный диабет, дислипидемию и артериальную гипертензию объединяют в метаболический синдром, который неспроста называют смертельным квартетом.
При наличии метаболического синдрома риск умереть от инфаркта миокарда или инсульта увеличивается в 3 раза, а риск развития сахарного диабета — в 5 раз.
Концепция терапии ожирения: когда его нужно лечить
А. Ш.: Прежде всего, согласно новой концепции «Определение и диагностические критерии клинического ожирения», речь идет о клиническом ожирении как о хроническом нейроэндокринном заболевании, которое склонно к частым рецидивам при отсутствии адекватного лечения. И исходя из понимания, что это хроническая патология, лечение может быть эффективным только в случае комплексного подхода, на постоянной основе, проще говоря, пожизненным.
Генетически у каждого человека заложено определенное соотношение роста и массы тела. Вместе с тем индекс массы тела (ИМТ), с помощью которого можно вычислить, есть ли избыток массы тела, не дает возможности определить прогноз заболевания (клинического ожирения), насколько высок риск его прогрессирования, понять локализацию жировой ткани.
В новой концепции акцент сделан на выявлении влияния имеющегося избытка жира на здоровье каждого конкретного человека. Для этого нужно измерить окружность талии (для женщин этот параметр не должен превышать 80 см, для мужчин — 94 см), вычислить соотношение талии и роста.
Что еще важно определить? Есть ли симптомы и заболевания, которые обусловлены наличием именно ожирения. Это могут быть кардиоваскулярные и онкологические патологии, сахарный диабет, синдром обструктивного апноэ во сне, проблемы с суставами, репродуктивные нарушения и т. д.
Еще один значимый диагностический критерий — есть ли у пациента ограничения в обычной жизни, например, одышка, сложности при передвижении или выполнении повседневных дел. Это даст четкое представление, что избыток жира у данного пациента уже несет опасность для здоровья и это обязательно нужно лечить.
Золотой стандарт терапии — изменение образа жизни конкретного пациента. Оно включает в себя полноценный сон, адекватную физическую активность, рациональное питание, при необходимости, например, при хроническом стрессе или подавленном настроении, — поведенческая терапия.
Для снижения массы тела в пределах 10–15 % достаточно модификации образа жизни. Если же снизить вес необходимо в пределах 15–25 %, уже добавляется фармакотерапия, если нужно похудеть еще больше — используется хирургический метод лечения ожирения (бариатрическая хирургия).
Что касается медикаментозной терапии ожирения, у нас сегодня доступны инкретиномиметики (агонисты рецепторов ГПП-1). Подчеркну, что это препараты, которые изменили парадигму лечения не только ожирения, но и многих других заболеваний.
Каждый потерянный килограмм влияет на снижение артериального давления примерно на 1 мм ртутного столба. А снижение массы тела на 10 кг в 50 % случаев приводит к ремиссии сахарного диабета, на 15 кг — уже в 86 % случаев.
Метаболические нарушения: влияние на лабильность АД
И.П.: Вариабельность АД — это показатель стабильности работы сердечно-сосудистой системы и самостоятельный фактор риска сердечно-сосудистых событий.
Механизмы повреждения при высокой вариабельности АД связаны с нарушением функции эндотелия с последующим повышением жесткости сосудов, потерей их эластичности, поражением органов-мишеней с их ишемией, атерогенезом.
При повышенной вариабельности АД риск атеросклероза, инсульта, инфаркта повышается в 2–4 раза.
 Татьяна СтаткевичТ. С.: У пациентов с инсулинорезистентностью и метаболическими нарушениями повышенная вариабельность АД является актуальной и часто встречающейся проблемой. Инсулинорезистентность и присущая ей гиперинсулинемия обусловливают возникновение патологического сосудистого ремоделирования, сопровождаемого не только хроническим воспалением и артериальной ригидностью, но и дисфункцией барорецепторов, что в условиях гиперактивации симпатического отдела вегетативной нервной системы и ренин-ангиотензин-альдостероновой системы (РААС) приводит к неспособности артериального русла к тонкой настройке сосудистого тонуса и значительным колебаниям артериального давления.
Татьяна СтаткевичТ. С.: У пациентов с инсулинорезистентностью и метаболическими нарушениями повышенная вариабельность АД является актуальной и часто встречающейся проблемой. Инсулинорезистентность и присущая ей гиперинсулинемия обусловливают возникновение патологического сосудистого ремоделирования, сопровождаемого не только хроническим воспалением и артериальной ригидностью, но и дисфункцией барорецепторов, что в условиях гиперактивации симпатического отдела вегетативной нервной системы и ренин-ангиотензин-альдостероновой системы (РААС) приводит к неспособности артериального русла к тонкой настройке сосудистого тонуса и значительным колебаниям артериального давления.
Утренний подъем давления: опасность сосудистых осложнений
Т. С.: Стандартно утреннее повышение артериального давления оценивают по показателям скорости и абсолютных значений его прироста в период с 04:00 до 10:00. Утренний подъем систолического и диастолического артериального давления определяется как разница между его максимальным и минимальным значениями в указанный промежуток времени.
Величина утреннего подъема систолического артериального давления не должна превышать 56 мм рт. ст., а диастолического — 36 мм рт. ст.
Что касается скорости утреннего подъема, то она определяется как отношение абсолютного прироста артериального давления к промежутку времени, в течение которого этот прирост произошел, и не должна быть выше 10 мм рт. ст./ч по систолическому и 6 мм рт. ст./ч по диастолическому артериальному давлению.
Повышение величины и скорости утреннего подъема артериального давления — независимый маркер фатальных сердечно-сосудистых событий, даже если среднесуточное давление остается в пределах нормы. Давно известна статистическая закономерность, согласно которой вероятность возникновения ишемического и геморрагического инсульта, инфаркта миокарда, аритмии и даже внезапной сердечной смерти повышается в ранние утренние часы. Поэтому неудивительно, что при лечении артериальной гипертензии большое значение придается нормализации суточного профиля артериального давления, снижению повышенной вариабельности, величины и скорости утреннего подъема артериального давления, а лекарственные средства, способные обеспечить все эти эффекты, должны быть в приоритете.
И. П.: При суточном мониторировании артериального давления (СМАД) наряду с базовыми показателями (средние, максимальные и минимальные значения систолического и диастолического артериального давления, пульсовое АД) анализируются:
- индекс времени гипертензии (доля времени, в течение которого АД превышало пороговые значения, в норме этот индекс не должен превышать 10–25 %);
- показатели утреннего подъема АД (величина и скорость, значение утреннего подъема);
- частота сердечных сокращений;
- индекс времени гипотензии.
В рутинной практике зачастую недооценивают суточный индекс (СИ), который отражает, насколько естественно снижается давление во время сна (время передышки для сосудов).
Рассчитывается СИ по формуле: (АД днем – АД ночью) / АД днем × 100 %.
По СИ выделяют 4 основных типа суточного ритма АД:
1) Dipper — снижение АД ночью составляет 10–20 %, это физиологичная, здоровая ситуация, при которой риск сердечно-сосудистых событий минимален;
2) Non-dipper — СИ составляет 0–10 %, снижение ночного давления недостаточное, повышается риск развития осложнений;
3) Night-peaker, когда АД ночью выше, чем днем (индекс <0 %) — это патологический и весьма опасный тип суточной кривой АД, при котором резко повышается риск инсульта;
4) Over-dipper — снижение АД составляет более чем 20 %, что ассоциировано с риском развития ишемии органов-мишеней.
Иногда еще выделяют Morning-peaker. Формально это не отдельный тип суточного ритма, а характеристика утренней динамики. Если скорость и величина утреннего подъема АД чрезмерно высоки, это тоже считается неблагоприятным фактором (риск утренних инфарктов и инсультов) и часто сопутствует типам Non-dipper и Over-dipper.
Тип суточного профиля влияет на прогноз, а также может способствовать индивидуальному подходу к лечению пациента — выбору лекарства и времени его приема.
Колебания АД в течение дня и ночи в норме не должны быть чрезмерными. Высокой вариабельностью считаются значения: для САД днем и ночью — более 15 мм рт. ст., для ДАД — более 14 мм рт. ст.
В исследовании MICCAT-2 (Micardis (telmisartan) Community Ambulatory Monitoring Trial) антигипертензивные свойства телмисартана и его комбинации с гидрохлортиазидом изучались на протяжении суток в реальной клинической практике. Кроме существенного снижения уровней АД терапия телмисартаном привела к статистически значимому снижению величины утреннего подъема систолического и диастолического артериального давления.
Современные стратегии терапии: тип ожирения и органы-мишени
Т. С.: Фенотипирование — это тренд современной медицины. Мы переходим от тезиса «одна болезнь — одно лекарство» к индивидуализированному подходу. Ни артериальная гипертензия, ни ожирение не являются исключением.
Фенотип-ориентированная терапия артериальной гипертензии подразумевает выбор препарата в соответствии с тем, какой патофизиологический механизм повышения уровня АД доминирует. Абсолютное большинство пациентов с ожирением имеют так называемый метаболический фенотип, для которого характерно сочетание абдоминального ожирения и инсулинорезистентности. При лечении таких пациентов ключевое значение имеет блокада ренин-ангиотензин-альдостероновой системы. При блокаде РААС у пациентов не только снижается давление, но и уменьшается инсулинорезистентность.
Препараты группы сартанов обладают максимально возможным арсеналом положительных фармакологических эффектов: способствуют улучшению транспорта глюкозы, повышению уровня адипонектина, восстанавливают нормальный гормональный фон.
Дополнительное значение для пациентов с ожирением имеет такой специфичный для сартанов и максимально выраженный у молекулы телмисартана эффект, как стимуляция рецепторов PPAR-γ, что напрямую улучшает жировой и углеводный обмен.
Мы уже говорили, что важным патогенетическим компонентом инсулинорезистентности и присущей ей высокой вероятности развития сердечно-сосудистых заболеваний и катастроф является патологическое ремоделирование сосудистой стенки. Так уж вышло, что все процессы ремоделирования сердечно-сосудистой системы контролируются РААС. Поэтому очевидно, что блокада ангиотензина II и всех его эффектов приводит к замедлению, остановке и даже обратному развитию процессов ремоделирования, включая уменьшение толщины мышечного слоя, снижение синтеза коллагена, повышение эластичности сосудистой стенки и восстановление нормальной функции эндотелия. Таким образом, блокаторы РААС — это группа препаратов, замедляющая преждевременное сосудистое старение и максимально защищающая органы-мишени от повреждений.
И. П.: Поражение органов-мишеней, обусловленное АГ, определяется как структурные или функциональные изменения артериальной сосудистой системы и/или органов: головного мозга, сердца, почек и глаз. Диагностику необходимо проводить всем пациентам с АГ, что позволяет оценить ее тяжесть и определить тактику лечения.
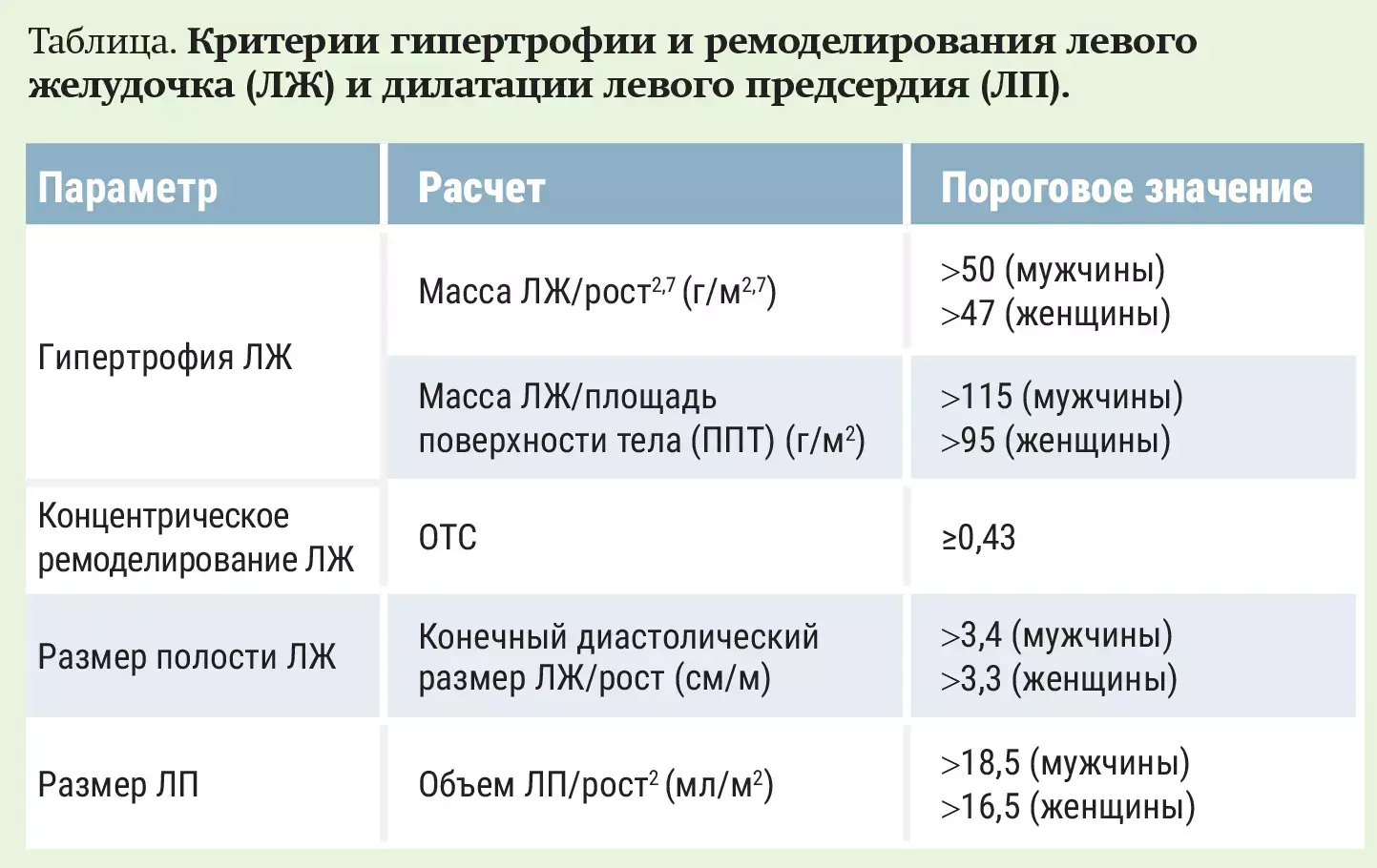
Ремоделирование сердца происходит уже на ранних этапах АГ и представляет собой постепенное изменение геометрии и массы миокарда. Для диагностики гипертрофии левого желудочка обязательно проведение ЭКГ в 12 отведениях, однако из-за недостаточной чувствительности данного метода целесообразно учитывать ЭхоКГ-критерии гипертрофии (см. таблицу).
Нарушение функции почек — одно из самых ранних осложнений АГ, диагностика должна проводиться всем пациентам с АГ и включает определение уровня креатинина сыворотки крови с расчетом скорости клубочковой фильтрации (СКФ), экскреции альбумина и отношения альбумин/креатинин в моче.
Для оценки функции почек рассчитывается СКФ по формуле СКD-EPI (Chronic Kidney Disease Epidemiology Collaboration 2009) с использованием калькулятора. Определение отношения альбумин/креатинин является методом количественной оценки экскреции альбумина с мочой, который предпочтительно выполнять в утренней порции.
Для оценки поражения сосудов используют метод УЗИ прецеребральных артерий. Золотой стандарт измерения жесткости артерий — определение скорости распространения пульсовой волны (СРПВ). Критическим является 10 м/с, превышение этого значения — признак поражения сосудистой стенки. СРПВ отражает упруго-эластичные свойства артерий и является маркером прогрессирования атеросклероза, развития сосудистых осложнений; возрастает с увеличением возраста пациентов, особенно при наличии сахарного диабета, ожирения и дислипидемии.
Фундоскопия важна для выявления кровоизлияний в сетчатку, микроаневризм и отека диска зрительного нерва у пациентов с тяжелой АГ.
Оценка когнитивных функций и визуализация головного мозга (МРТ) — тесты для выявления поражения головного мозга при АГ.
Выбор лекарства: оценка эффективности терапии
И. П.: Если средние цифры давления и суточный индекс — это база, которую анализируют всегда, то индекс сглаживания — параметр для тщательной оценки эффективности лечения АГ и показатель высшего пилотажа. Еще в 1998 году ученые доказали, что индекс сглаживания лучше других показателей предсказывает защиту органов-мишеней.
В исследовании SAMPLE было показано, что высокий индекс сглаживания тесно связан с обратным развитием гипертрофии миокарда левого желудочка. Индекс сглаживания оценивает, насколько равномерно и плавно лекарство снижает артериальное давление в течение 24 часов.
В математическом выражении: индекс сглаживания = среднее снижение АД за 24 часа/стандартное отклонение этих снижений.
Хорошо, когда индекс сглаживания высокий: это значит, что снижение АД было почти одинаковым в каждый час суток, лекарство работает стабильно, мягко и равномерно. Индекс сглаживания имеет обратную корреляцию с вариабельностью давления: чем выше индекс, тем ниже вариабельность. Высокая вариабельность «ломает» сосуды, а индекс сглаживания показывает, что лечение не создает лишних «перегибов».
Идеальный индекс сглаживания дают препараты длительного действия, которые принимаются раз в сутки и работают все 24 часа (например, телмисартан, амлодипин).
В ряде крупных клинических исследованиях и метаанализах было подтверждено, что телмисартан обладает одним из самых высоких значений. Метаанализ 2010 года (более 5 000 пациентов) показал, что телмисартан в дозе 80 мг дает стабильный профиль снижения АД, превосходя другие сартаны и рамиприл. Самый высокий индекс сглаживания зафиксирован на применении комбинации телмисартана 80 мг с гидрохлортиазидом 12,5 мг.
Благоприятное влияние телмисартана на утренние подъемы АД у пациентов пожилого возраста продемонстрировано в исследовании ATHOS: снижение САД в последние 6 ч действия препаратов было статистически значимо более выражено в группе телмисартана в сравнении с группой амлодипина — 18,3 и 17,4 мм рт. ст. соответственно. Длительный период полувыведения (>20 часов) сохраняет действие препарата значимым до 48 часов, что также важно для контроля АД в ситуациях со смещением приема очередной дозы лекарственного средства.
Низкий индекс сглаживания — свидетельство рваного, неравномерного эффекта. Таким образом, можно сказать, что индекс сглаживания — это показатель качества лечения, который свидетельствует не просто о том, что «давление снизилось», а об оптимальном контроле АД с максимальной защитой сосудов и сердца.
А. Ш.: Телмисартан — уникальный представитель блокаторов рецепторов ангиотензина II, так как наряду с блокадой AT1-рецепторов проявляет выраженный частичный агонизм PPAR-γ. Это придает ему дополнительные метаболические преимущества.
Активация PPAR-γ снижает висцеральный липогенез, улучшает метаболизм глюкозы и липидов, уменьшает абдоминальное ожирение и риск развития сахарного диабета 2-го типа.
Телмисартан усиливает липолиз, увеличивает окисление жирных кислот и повышает уровень адипонектина, что улучшает инсулиночувствительность и уменьшает воспаление. Благодаря этим эффектам телмисартан считается предпочтительным у пациентов с избыточной массой тела, ожирением, сахарным диабетом 2-го типа, предиабетом или метаболическим синдромом.

