К самым распространенным опухолям яичка относят герминогенные опухоли и паратестикулярные рабдомиосаркомы. Крайне редко встречаются лимфомы тестикул и вторичные опухоли. До 90 % всех злокачественных новообразований яичек приходится на герминогенные опухоли.
Тестикулярные герминогенные опухоли
 Анжелика СолнцеваГерминогенные опухоли яичка представляют собой доброкачественные (до 5 %) или злокачественные (95 %)новообразования, которые развиваются из зародышевых клеток в сперматогенном эпителии. Герминогенные опухоли яичка относятся к редким заболеваниям, на их долю приходится около 1 % всех опухолей у мужчин. При этом герминогенный рак яичка является самой распространенной солидной опухолью у пациентов в возрасте от 18 до 34 лет. В Беларуси у детей за период с 2020 по 2024 год выявлено 54 новых случая. Заболеваемость опухолями яичка в 2020–2024 годах составила 0,56±0,08 на 100 тысяч детского населения (см. рис. 1).
Анжелика СолнцеваГерминогенные опухоли яичка представляют собой доброкачественные (до 5 %) или злокачественные (95 %)новообразования, которые развиваются из зародышевых клеток в сперматогенном эпителии. Герминогенные опухоли яичка относятся к редким заболеваниям, на их долю приходится около 1 % всех опухолей у мужчин. При этом герминогенный рак яичка является самой распространенной солидной опухолью у пациентов в возрасте от 18 до 34 лет. В Беларуси у детей за период с 2020 по 2024 год выявлено 54 новых случая. Заболеваемость опухолями яичка в 2020–2024 годах составила 0,56±0,08 на 100 тысяч детского населения (см. рис. 1).
Наиболее подвержены опухолям яичка мужчины, у которых в анамнезе отмечается крипторхизм, ВИЧ. Заболевание чаще (по некоторым данным, в 4 раза) возникает у мужчин европеоидной расы.
Заболеваемость опухолями яичка продолжает неуклонно расти в течение последних 60 лет, особенно в развитых странах. В связи с этим патология требует пристального внимания со стороны врачей терапевтического звена, повышенной настороженности педиатров и ВОП, своевременного направления пациентов с подозрением на опухоль яичка на консультацию к врачам-онкологам.
Рисунок 1. Повозрастной показатель заболеваемости опухолями яичка в Беларуси (возрастная группа — 0–18 лет; временной период — 2020–2024 гг.)
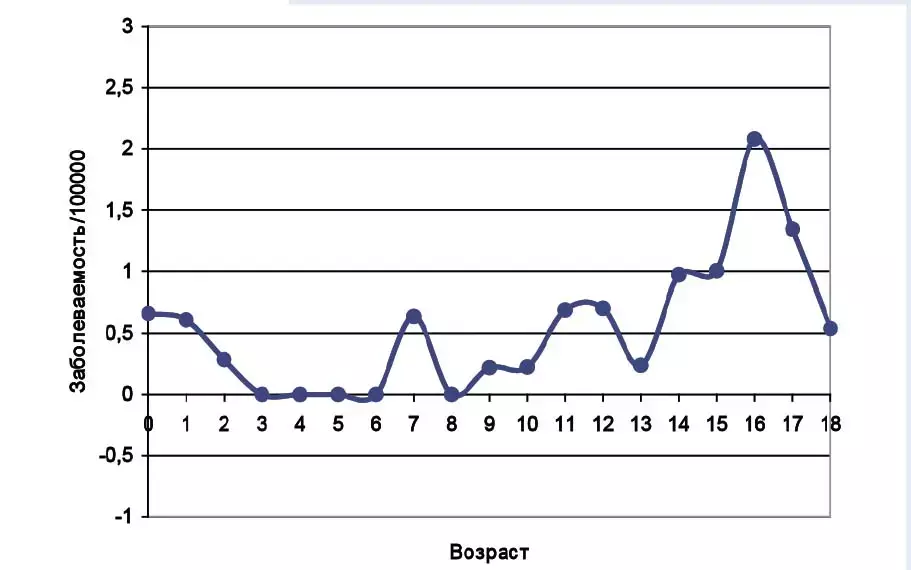
Пики заболеваемости и клинические проявления
 Евгений КофановВыделяют 3 пика заболеваемости опухолями яичка:
Евгений КофановВыделяют 3 пика заболеваемости опухолями яичка:
1) период с рождения до 3-х лет;
2) подростковый период;
3) период с 25 до 45 лет.
 Первые клинические признаки заболевания неспецифичны: увеличение в объеме пораженного яичка за счет плотного на ощупь образования, иногда с болевым синдромом (см. рис. 2). Редко рост опухоли может приводить к перекруту яичка, что требует экстренного хирургического вмешательства. Иногда рак яичка может развиваться на фоне уже присутствующей в тестикуле неоплазии in situ (предрак). Опухоль довольно быстро метастазирует по лимфатическим и кровеносным сосудам, в первую очередь в забрюшинные лимфоузлы и легкие.
Первые клинические признаки заболевания неспецифичны: увеличение в объеме пораженного яичка за счет плотного на ощупь образования, иногда с болевым синдромом (см. рис. 2). Редко рост опухоли может приводить к перекруту яичка, что требует экстренного хирургического вмешательства. Иногда рак яичка может развиваться на фоне уже присутствующей в тестикуле неоплазии in situ (предрак). Опухоль довольно быстро метастазирует по лимфатическим и кровеносным сосудам, в первую очередь в забрюшинные лимфоузлы и легкие.
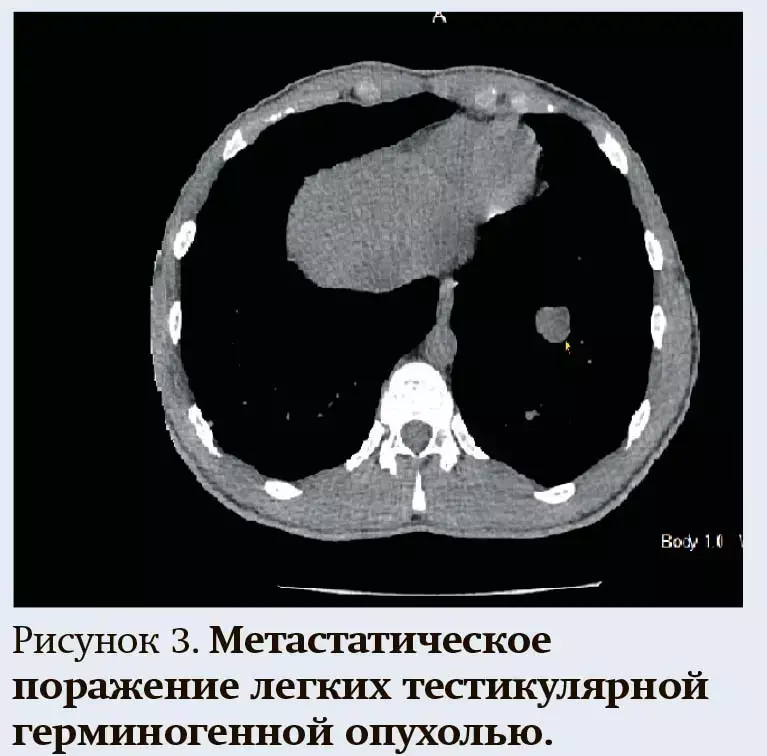 При поражении легких чаще всего клинических проявлений нет, однако при перибронхиальных метастазах могут быть симптомы бронхита. Как правило, метастатическое поражение легких впервые выявляется на рентгенограмме или при помощи компьютерной томографии (см. рис. 3).
При поражении легких чаще всего клинических проявлений нет, однако при перибронхиальных метастазах могут быть симптомы бронхита. Как правило, метастатическое поражение легких впервые выявляется на рентгенограмме или при помощи компьютерной томографии (см. рис. 3).
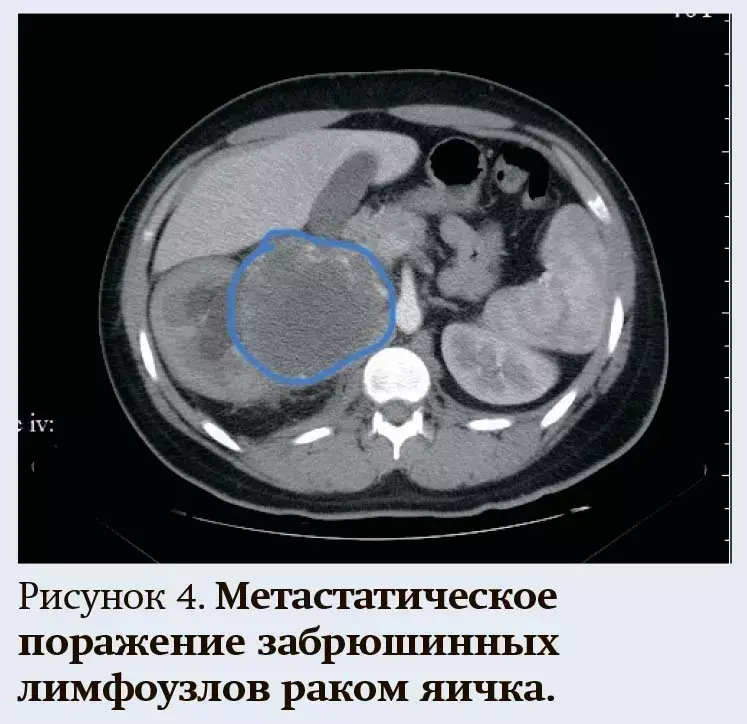 При поражении забрюшинных лимфоузлов симптомы появляются тогда, когда конгломерат измененных лимфоузлов сдавливает близлежащие органы и ткани (почки, мочеточники, кровеносные и лимфатические сосуды, нервные пучки и т. д.) с нарушением их функции (см. рис. 4). В первую очередь это боли в пояснице, животе, отечность нижних конечностей, нарушение мочеиспускания.
При поражении забрюшинных лимфоузлов симптомы появляются тогда, когда конгломерат измененных лимфоузлов сдавливает близлежащие органы и ткани (почки, мочеточники, кровеносные и лимфатические сосуды, нервные пучки и т. д.) с нарушением их функции (см. рис. 4). В первую очередь это боли в пояснице, животе, отечность нижних конечностей, нарушение мочеиспускания.
При дальнейшем распространении опухоли могут поражаться печень, селезенка, головной мозг, костная система, что резко ухудшает прогноз для пациента.
Несмотря на частое метастазирование рака яичка в забрюшинные лимфоузлы и легкие, такое поражение значительно не ухудшает прогноз, и применение современных схем лечения позволяет добиться полного выздоровления.
Диагностика
При подозрении на рак яичка минимальный диагностический комплекс включает:
- биохимический анализ крови с обязательным определением лактатдегидрогеназы;
- общий анализ крови с развернутой лейкоцитарной формулой;
- анализ крови на специфические онкомаркеры (альфа-фетопротеин, бета-хорионический гонадотропин);
- УЗИ мошонки, органов малого таза, брюшной полости;
- компьютерную томографию органов грудной клетки, брюшной полости, малого таза, головного мозга (при высоком уровне бета-хорионического гонадотропина или общемозговой неврологической симптоматике);
- биопсию опухоли для гистологического исследования с целью верификации диагноза. При выявлении повышенных уровней онкомаркеров крови вместо биопсии первым этапом выполняется хирургическое удаление тестикулы с семенным канатиком (орхфуникулэктомия) пораженного яичка.
Окончательный диагноз подтверждает морфолог, исследуя гистологические препараты под микроскопом с применением специальной дифференцирующей окраски (иммуногистохимии).
В редких случаях при массивном распространении опухолевого процесса и диагностически значимом повышении уровней онкормаркеров крови диагноз можно установить без предшествующей биопсии опухоли с целью скорейшего начала лечения.
Гистологически выделяют семиномные опухоли (прогностически более благоприятный вариант) и несеминомные опухоли (менее благоприятный). Несеминомные опухоли характеризуются высокой гетерогенностью, что иногда затрудняет гистологическую оценку.
Лечение
Лечение тестикулярных герминогенных опухолей подразумевает проведение платиносодержащей полихимиотерапии в комбинации с хирургическим удалением остаточных образований. Только при 1-й стадии и отсутствии предикторов, ухудшающих прогноз, проводят хирургическое лечение без последующих курсов полихимиотерапии. Количество курсов полихимиотерапии устанавливается в соответствии со стадией и прогностической группой. В исключительных случаях может применяться лучевая терапия.
В соответствии с постановлением Министерства здравоохранения Республики Беларусь от 05.12.2022 № 113 (данным документом утвержден клинический протокол «Диагностика и лечение детей с онкологическими и гематологическими заболеваниями») пациенты в возрасте 18–30 лет с тестикулярными герминогенными опухолями группы высокого риска и рецидивами проходят лечение в РНПЦ детской онкологии, гематологии и иммунологии.
Используемые в РНПЦ ДОГИ протоколы терапии позволили достичь высокой общей выживаемости при тестикулярных герминогенных опухолях — порядка 95 %.
Тем не менее существует группа пациентов с распространенным онкологическим процессом с поражением паренхиматозных органов и высоким уровнем онкологических маркеров. Это группа высокого риска, показатели излечиваемости которой не превышали 55 %.
С 2020 года применение в РНПЦ ДОГИ методики по раннему выявлению предикторов резистентности опухоли к стандартному лечению с дальнейшей интенсификацией терапии путем внедрения высокодозной полихимиотерапии повысило показатель выживаемости этой группы пациентов до 70 %. Суть методики заключается в контроле уровней онкомаркеров крови пациента на протяжении 2-х курсов полихимиотерапии и сравнении темпов их снижения со стандартными временными параметрами, которые основаны на периоде полувыведения для альфа-фетопротеина (7 дней) и бета-хорионического гонадотропина (3 дня). При запаздывании темпов снижения онкомаркеров крови пациента по сравнению со стандартом терапию интенсифицируют: усиленные курсы полихимиотерапии с применением таксанов, высоких доз препаратов платины и этопозида с поддержкой аутологичной трансплантации гемопоэтических стволовых клеток.
Клинический случай
Пациент С., 22 года. Заболел в конце августа, когда появились несильные боли в левом боку, расценил как переутомление, растяжение мышц. В сентябре того же года заболел коронавирусной инфекцией, находился в санчасти, проведено дообследование по поводу коронавирусной инфекции, выявлены изменения со стороны брюшной полости на КТ, визуально при осмотре обнаружено увеличение правого яичка. Был направлен на консультацию онколога, после чего переведен в РНПЦ ДОГИ.
При обследовании в центре был проведен пересмотр КТ-ангиографии органов брюшной полости и малого таза, выполнено УЗИ мошонки, органов брюшной полости, сердца. Уровень альфа-фетопротеина (АФП) составил 3383,68 нг/мл (норма до 8,78 нг/мл), бета-хорионического гонадотропина (В-ХГТ) — 225000 мМЕ/мл (норма до 5 мМЕ/мл). По итогам обследования выставлен диагноз: злокачественная герминогенная опухоль правого яичка с поражением верхних медиастинальных лимфоузлов, лимфоузлов заднего средостения, забрюшинных лимфоузлов, обоих легких. TхN3M1aS3. Стадия 3C.
Было проведено 2 курса полихимиотерапии по протоколу SWENOTECA X согласно группе высокого риска. После 2 курсов была произведена оценка темпов снижения онкомаркеров крови (АФП 70 нг/мл, В-ХГТ 345 мМЕ/мл), что расценено как замедленный темп. Была проведена интенсификация терапии: 4 курса полихимиотерапии c применением паклитаксела, ифосфамида и цисплатина с последующими 2 курсами высокодозной полихимиотерапии карбоплатин/этопозид с поддержкой аутологичной трансплантации гемопоэтических стволовых клеток.
Достигнута ремиссия основного заболевания с нормализацией онкомаркеров крови. В последующем выполнена забрюшинная лимфаденэктомия пораженных лимфоузлов брюшной полости, орхфуникулэктомия справа. Гистологически выявлен фиброз, некроз, что позволило на данном этапе закончить лечение. Пациент в течение 1,5 года находится в ремиссии под наблюдением онколога.
