Климактерический период является естественным физиологическим этапом в жизни каждой женщины, характеризуется постепенным снижением репродуктивной функции и уровня эстрогенов. Происходящая гормональная перестройка затрагивает практически все органы и системы, влияет на физическое и эмоциональное состояние. Пик манифестации (обычно 45–55 лет) и спектр различных симптомов, которые испытывает женщина, вариабельны и индивидуальны. В этот период могут повышаться риски, связанные с сердечно-сосудистыми и неврологическими заболеваниями, патологией костно-мышечной системы, урогенитальной сферы, метаболическими расстройствами.
О современных подходах к управлению кардиологическими рисками у женщин старше 45 лет рассказал Сергей Левашов, профессор кафедры клинической фармакологии и терапии Института дополнительного профессионального образования Южно-Уральского государственного медицинского университета, доктор мед. наук, член правления Российского кардиологического общества.
Влияние эстрогенов на сердечно-сосудистую систему
Эстрогены оказывают выраженное защитное влияние на сердечно-сосудистую систему: поддерживают эластичность сосудов, подавляют адгезию тромбоцитов, препятствуют накоплению атеросклеротических бляшек, улучшают липидный профиль (снижают уровень липопротеидов низкой плотности и предотвращают окисление, снижают уровень липопротеина (а), артериальное давление и общий риск сердечно-сосудистых заболеваний). Пик уровня эстрогенов приходится на возраст 35 лет, затем начинается постепенное снижение. Возникающий дефицит приводит к появлению менопаузальных симптомов (см. рисунок).
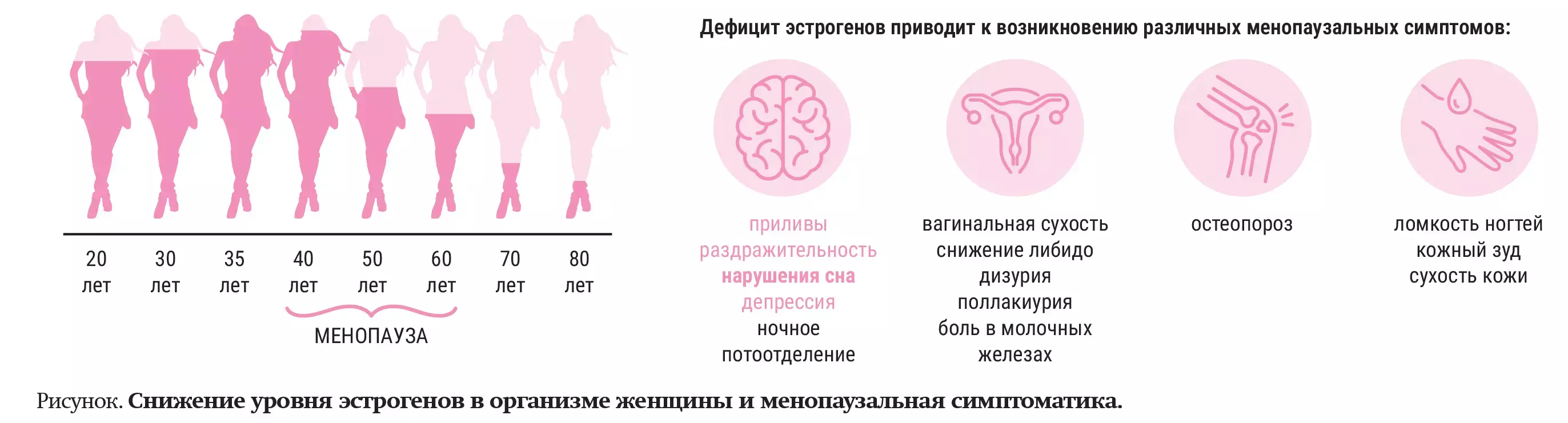
— Дефицит эстрогенов оказывает серьезное влияние на сердечно сосудистую систему и метаболические показатели, — отметил Сергей Левашов. — В частности, снижается выработка оксида азота, одного из важных компонентов расширения сосудов, особенно коронарного русла. Повышается концентрация ангиотензина II и интерлейкинов, что указывает на неспецифический, вялотекущий воспалительный процесс. Окислительный стресс влияет на метаболизм сосудистой стенки, она истончается. Важный момент — задержка натрия, ведущая к задержке жидкости в организме, то есть отекам. С другой стороны, жидкость задерживается в сосудах, повышает их тонус, что увеличивает артериальное давление.
Кроме того, дефицит эстрогенов изменяет липидный статус, способствует абдоминальному ожирению, ассоциируемому с инсулинорезистентностью и нарушением толерантности к глюкозе.
Все вышеперечисленные изменения ассоциируются с факторами риска сердечно-сосудистой патологии.
Согласно статистике, после 45–50 лет частота сердечно-сосудистых заболеваний у женщин начинает увеличиваться, а у 75 % женщин в постменопаузе отмечается артериальная гипертензия, которая повышает сердечно-сосудистые риски.
— В российских клинических рекомендациях по артериальной гипертензии взрослых (2024) ранняя менопауза у женщин моложе 45 лет (именно сама по себе менопауза, если не было никаких оперативных вмешательств) указана в факторах риска артериальной гипертензии, — сообщил эксперт.
Сергей Левашов подчеркнул, что специалистам негинекологического профиля при сборе анамнеза обязательно следует:
- задать вопросы о длительности и регулярности менструального цикла;
- при подозрении на наличие менопаузального синдрома направить женщину на консультацию к акушеру-гинекологу.
Выявление менопаузальной симптоматики
— Специалисту негинекологического профиля на приме пациентки старше 45 лет важно выявить климактерические симптомы, даже если она не предъявляет их активно, — подчеркнул Сергей Левашов. — Например, женщина приходит с жалобами на сердцебиение, головокружение, у нее выявляется нарушение сердечного ритма. Кардиолог выявляет фибрилляцию предсердий или, например, желудочковую экстрасистолию и начинает искать первопричину, лежащую в основе этих нарушений. В таких случаях очень важен активный опрос, потому что климактерические симптомы могут быть не столь значимы для женщины, в своих жалобах она их не упоминает, это могут быть избыточное ночное потоотделение, раздражительность, депрессивное состояние.
Для оценки тяжести климактерической симптоматики применяется шкала Грина (The Green Climacteric Scale) (см. таблицу 1). В шкале условно разделены симптомы, отражающие эмоционально-психическое состояние (нервозность, расстройство сна, трудность сосредоточится, приступы слезливости и др.), соматические проявления (головокружение, головные боли, боли в мышцах и суставах, тяжесть при дыхании и др.), оценивается также вазомоторный и сексуальный статус. Оценка выставляется в баллах.

— Приливы и ночная потливость — значимые симптомы, на которые следует обратить внимание, в том числе ВОП, кардиологу. Если женщина оценивает степень их выраженности на 2–3 балла, это уже серьезное состояние, требующее принятия мер, — отметил эксперт. — По статистике, до 80 % женщин в перименопаузе страдают вазомоторными симптомами. Проведенные исследования показывают, что на фоне вазомоторных симптомов почти в полтора раза возрастает риск любых сердечно-сосудистых заболеваний. То есть вазомоторные симптомы являются индикатором метаболических нарушений, которые происходят в организме и безусловно требуют коррекции.
По данным обсервационного исследования Инициативы по охране здоровья женщин (WHI), женщины с тяжелыми симптомами приливов и ночной потливости имели на 48 % более высокий риск развития диабета при последующем наблюдении, а также признаки нарушения функции эндотелия и усиления субклинического атеросклероза по сравнению с женщинами без вазомоторных симптомов.
Еще один менопаузальный симптом, на который следует обращать внимание, — нарушения сна, которые отмечаются у 39–47 % пациенток в перименопаузе и особенно выражены в первые годы постменопаузы — от 35 % до 60 %.
— Характерны ночные пробуждения, ранние подутренние пробуждения при нормальном засыпании, — сообщил Сергей Левашов. — Может развиться хроническая бессонница, это состояние надо обязательно корректировать, потому что за ним следуют другие отклонения. Дефицит сна (сон менее 5–6 часов) связан со снижением лептина, что приводит к увеличению потребления пищи, особенно в вечернее время, и развитию абдоминального ожирения.
Менопауза связана с повышенным риском апноэ сна (до 45 лет — 24 %, 45–54 года — 56 %, 55–70 лет — 75 %), что является фактором риска хронической сердечной недостаточности, артериальной гипертензии.
— Для выявления апноэ сна применяется шкала сонливости Эпворта, — пояснил эксперт. — Одним из признаков обструктивного апноэ сна является повышенная сонливость. Пациентка оценивает вероятность заснуть или задремать в различных ситуациях, оценка выставляется в баллах, затем подсчитывается и делается вывод о норме, умеренной либо патологической сонливости (см. таблицу 2).

У женщин в пери- и менопаузе в 5 раз возрастает риск развития метаболического синдрома, отмечаются быстрая прибавка в весе, инсулинорезистентность, АГ, дислипидемия; 81 % женщин 55–64 лет имеют абдоминальное ожирение.
— Коллеги, крайне редко вижу записи врачей об измерении окружности талии у пациенток, — посетовал Сергей Левашов. — Чаще оценивают индекс массы тела, но, к сожалению, это не совсем корректный показатель, например, для женщин-спортсменок, у которых ИМТ будет избыточным (за счет мышечной массы и достаточно плотных костей), но если померим окружность талии, то увидим, что все в порядке. Кроме того, окружность талии надо измерять правильно, там, где положено — на середине расстояния между краем подвздошной кости и нижним краем 12-го ребра.
Современные стратегии менопаузальной гормональной терапии
Поддержка женщин старше 45 лет включает ряд аспектов, актуальных для всех возрастов: модификацию образа жизни, физическую активность, нормализацию режима сна, управление стрессом, психотерапию. Если же у пациентки имеется климактерический синдром, отмечаются выраженные его признаки, то важно восполнить дефицит эстрогенов, для этого назначается менопаузальная гормональная терапия (МГТ).
Согласно консенсусу европейских кардиологов, гинекологов и эндокринологов по сердечно-сосудистому здоровью женщин в пери- и постменопаузе, менопаузальная гормональная терапия у женщин в менопаузе 45 лет и старше, у женщин с ранней менопаузой (до 45 лет) и женщин с преждевременной недостаточностью яичников (до 40 лет):
- является наиболее эффективным методом лечения симптомов менопаузы;
- способствует снижению лабильности настроения, вызванной менопаузой;
- ранний старт МГТ имеет наибольшую пользу для сердечно-сосудистой системы;
- может снизить число сердечно-сосудистых заболеваний и смертность от всех причин у женщин до 60 лет и в течение 10 лет после наступления менопаузы;
- предотвращает потерю костной массы в постменопаузе.
— Своевременный старт МГТ — это назначение терапии при появлении менопаузальных симптомов, но не позднее чем через 10 лет после наступления менопаузы или достижения возраста 60 лет, — сообщил Сергей Левашов. — Тем не менее риски все равно остаются, в частности риск тромбозов. Наверное, это основной фактор, который ограничивает и раньше ограничивал применение МГТ. В октябре 2025 года вышли «Российские критерии приемлемости назначения менопаузальной гормональной терапии пациенткам с сердечно-сосудистыми и метаболическими заболеваниями». Документ разработан с участием экспертов ведущих профильных сообществ. Для врачей различных специальностей предложены алгоритмы, позволяющие избегать потенциально опасных ситуаций и обоснованно назначать МГТ в реальной практике, а также критерии минимизации рисков необоснованного запрета/отмены МГТ.
Ключевой аспект — мультидисциплинарное взаимодействие кардиолога/ВОП и гинеколога.
«При сборе анамнеза у женщин старше 45 лет с жалобами на сердцебиение, повышение АД в ходе активного опроса выявляется менопаузальная симптоматика: нарушения сна, потливость и приливы, особенно ночная потливость. Женщину с этими симптомами средней или выраженной степени нужно направить к гинекологу для решения вопроса в принципе: проводить или не проводить МГТ, в какой форме и т. д. Назначает, отменяет или запрещает менопаузальную гормональную терапию только гинеколог!»
МГТ является терапией первой линии лечения климактерических нарушений, должна подбираться индивидуально с учетом факторов риска со стороны пациентки, профиля безопасности составляющих компонентов по принципу: максимальный эффект при минимальных дозах. МГТ не назначается с целью ни первичной, ни вторичной профилактики сердечно-сосудистых заболеваний, а только для коррекции климактерических симптомов.
Показания к назначению МГТ:
- лечение вазомоторных симптомов умеренной и тяжелой степени, существенно снижающих качество жизни;
- лечение вазомоторных симптомов генитоуринарного менопаузального синдрома, сексуальной дисфункции;
- профилактика постменопаузального остеопороза;
- восполнение дефицита эстрогенов при преждевременной недостаточности яичников и ранней менопаузе, при двусторонней овариоэктомии.
Кардиологическими противопоказаниями к назначению МГТ являются:
- тромбозы (артериальные и венозные) и тромбоэмболии в настоящее время или в анамнезе (в т. ч. тромбоз глубоких вен, тромбоэмболия легочной артерии);
- инфаркт миокарда, в т. ч. перенесенный в прошлом, постинфарктный кардиосклероз;
- ишемические или геморрагические цереброваскулярные нарушения.
— У пациенток с ИБС, развившейся в процессе применения МГТ, настроенных на ее продолжение, вопрос об отмене МГТ должен быть решен индивидуально в рамках консилиума, включающего кардиолога и гинеколога, — уточнил Сергей Левашов (см. таблицу 3).
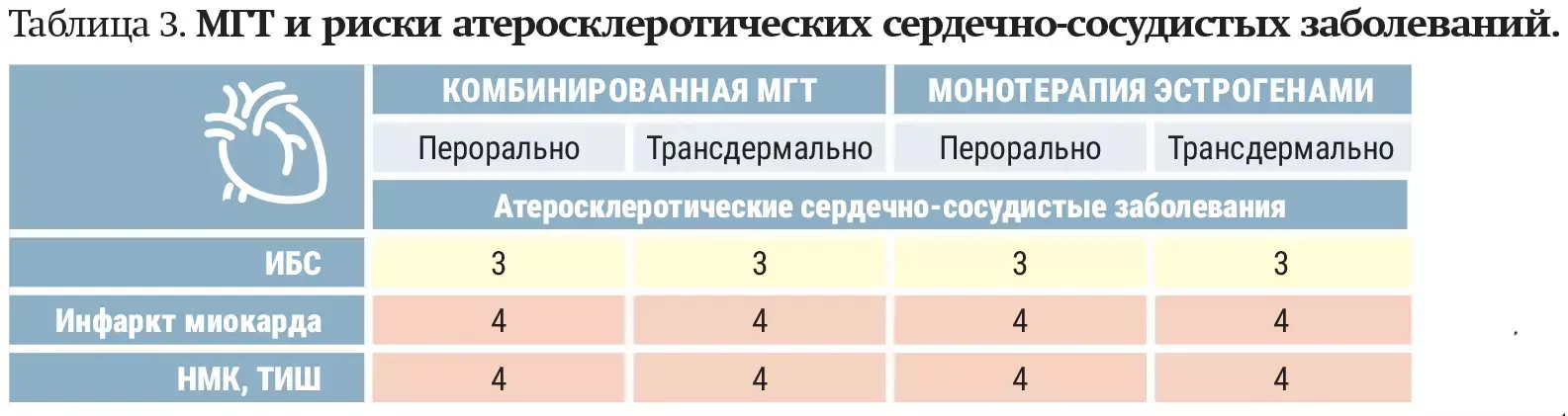
НМК — нарушение мозгового кровообращения, ТИШ — транзиторная ишемическая атака.
— Артериальная гипертензия (распространенность которой у женщин старше 45 лет — 35–40 %, а в возрасте 54–64 года — до 70 %) не является противопоказанием к назначению пероральной или трансдермальной МГТ, — подчеркнул Сергей Левашов. — Важный момент — контроль АД с помощью гипотензивной терапии. Если артериальная гипертензия у пациентки неконтролируемая, то МГТ не рекомендуется и ее следует прекратить (см. таблицу 4).
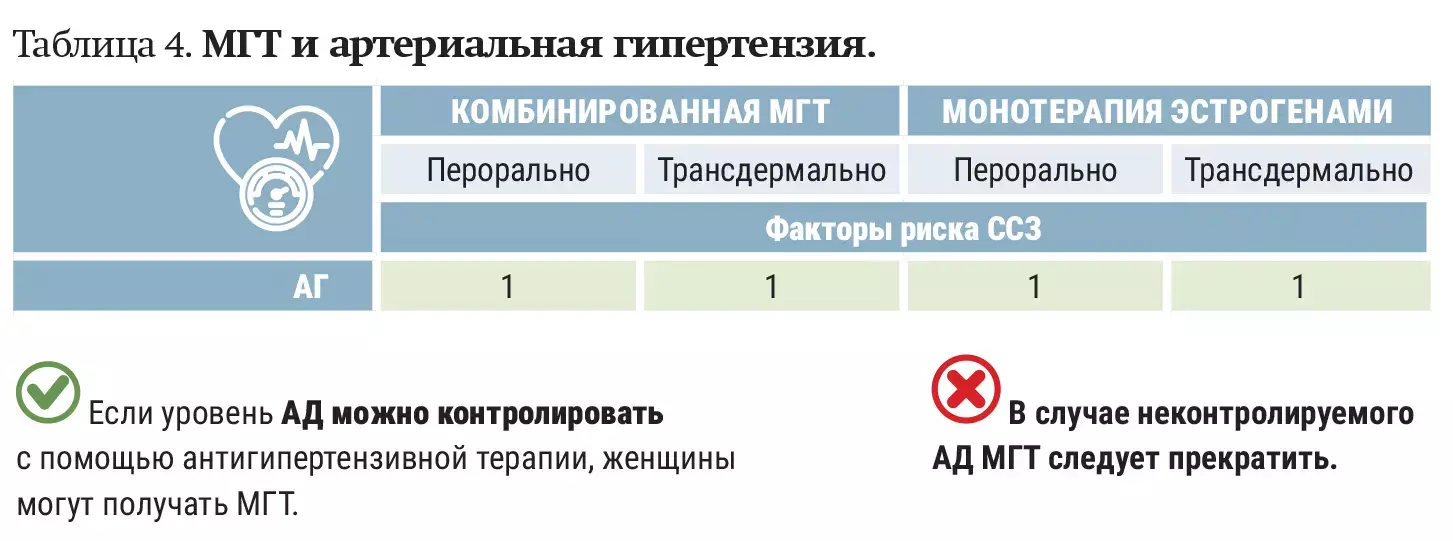
Категории приемлемости назначения МГТ:
1 — отсутствие ограничения наиспользование МГТ;
2 — преимущества перевешивают риски;
3 — риски, как правило, перевешивают преимущества;
4 — МГТ не должна использоваться.
Особенности выбора МГТ в различных клинических ситуациях
У пациенток с дислипидемией
Пероральная МГТ с дидрогестероном способствует снижению липопротеина (а) и индекса атерогенности в отличие от трансдермальной, не влияющей на эти показатели. Применение МГТ с дидрогестероном в различных режимах способствует долгосрочному благоприятному изменению липидного профиля (повышает уровни липопротеинов высокой плотности, снижает уровни липопротеинов низкой плотности), что уменьшает риск развития атеросклероза и дестабилизации атеросклеротических бляшек.
— МГТ положительно влияет на липидный профиль у женщин в пери- и постменопаузе, — уточнил Сергей Левашов. — Пероральная МГТ является более эффективной в снижении уровня липопротеинов низкой плотности в сравнении с трансдермальной. Наличие у пациентки гиперлипидемии не является противопоказанием для назначения МГТ, наоборот, она рекомендуется. Для женщин с гипертриглицеридемией более безопасным выбором является трансдермальная или низкодозированная МГТ (см. таблицу 5).
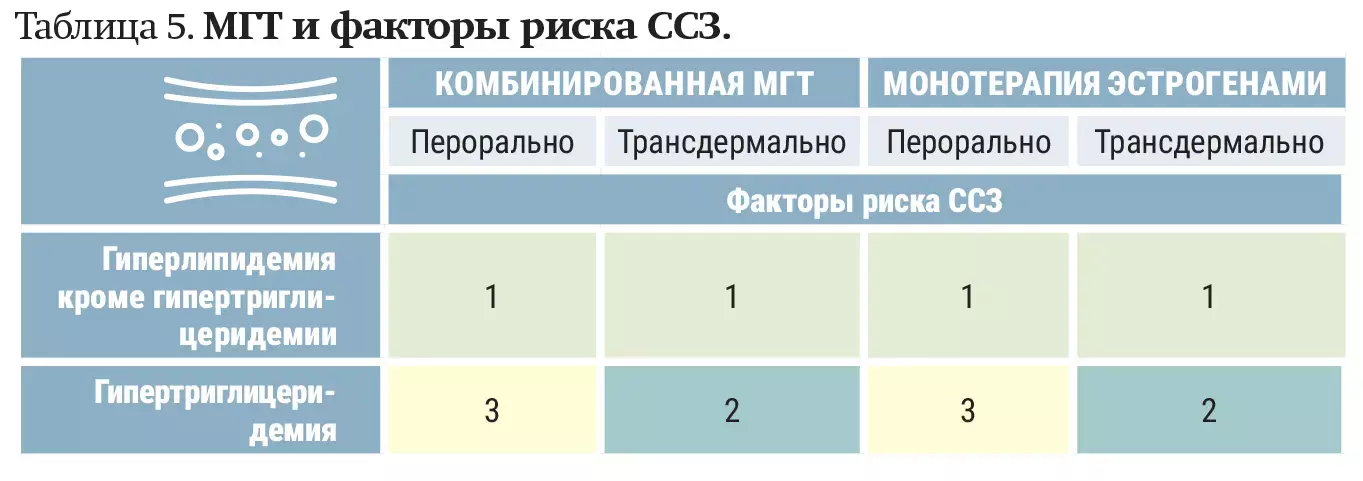
У пациенток с тромбофилиями, заболеваниями вен, венозными эмболиями
— Самая серьезная ситуация на фоне МГТ — риск венозных тромбоэмболических осложнений, — отметил Сергей Левашов. — Такие риски во многом связаны с назначением достаточно «тромбогенных» препаратов на основе конъюгированных эстрогенов и медроксипрогестерона ацетата, а также несвоевременным началом МГТ. Современная низкодозированная и ультранизкодозированная комбинированная пероральная МГТ сходна по риску с трансдермальной ГТ, а по эффекту в плане риска развития венозных тромбоэмболий они сопоставимы (см. таблицу 6).

— Однако если у пациентки в анамнезе был острый тромбоз глубоких вен, ТЭЛА, то пероральная МГТ противопоказана, трансдермальную можно рассматривать, но риски остаются высокими, поэтому в большинстве случаев рекомендуется отказаться от применения МГТ, — уточнил эксперт. — Решение о возможности применения современной МГТ при тромбозе поверхностных вен остром или в анамнезе должно приниматься индивидуально (см. таблицу 7).
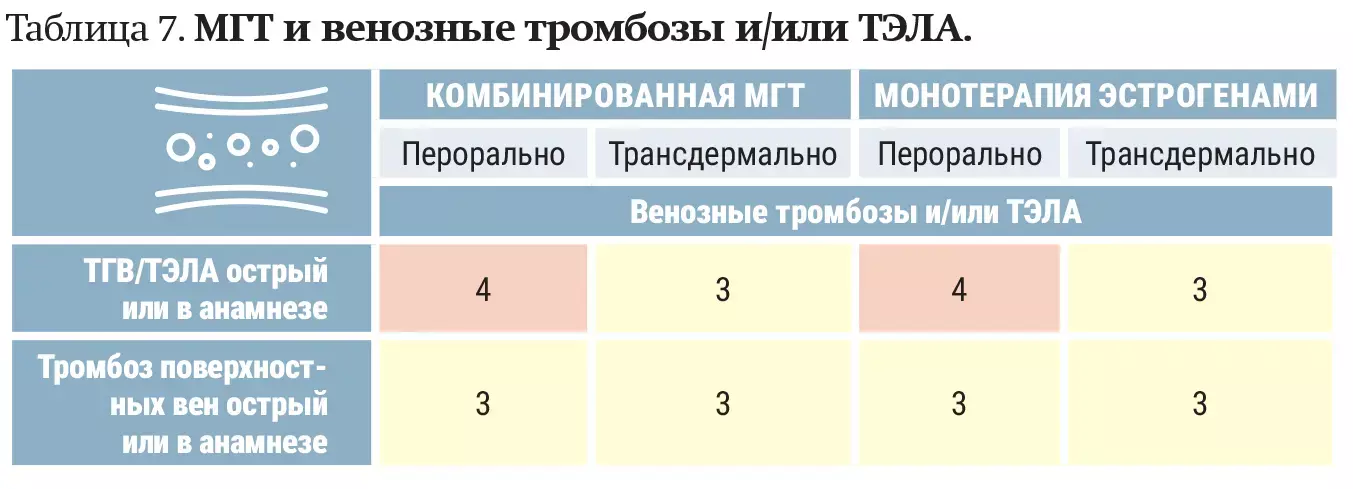
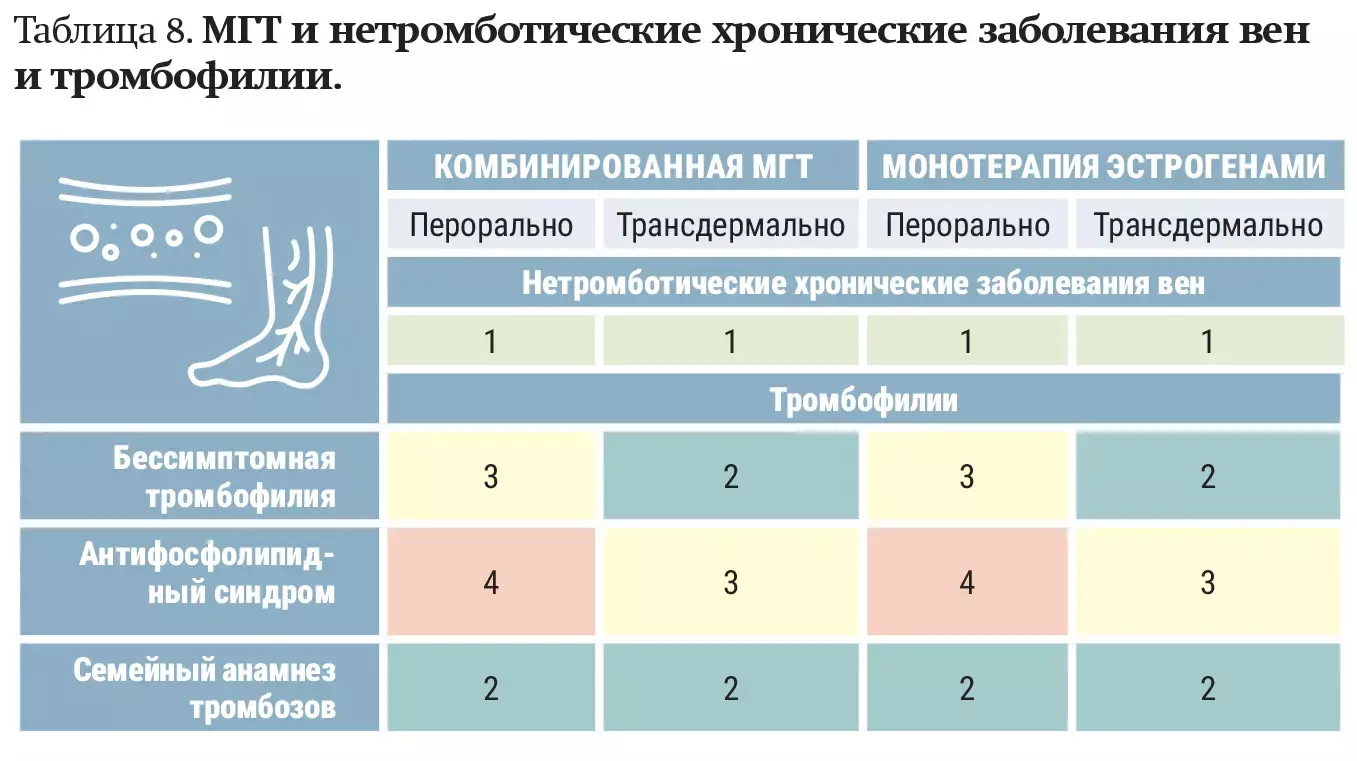
— Нетромботические хронические заболевания вен, например, варикозное расширение вен, не являются противопоказанием к назначению МГТ, — уточнил Сергей Левашов. — Тромбофилия — спорный вопрос. При тромбофилии из-за высокого риска венозных и/или артериальных тромбозов пероральная и трансдермальная МГТ у пациенток с антифосфолипидным синдромом не рекомендуется (см. таблицу 8).
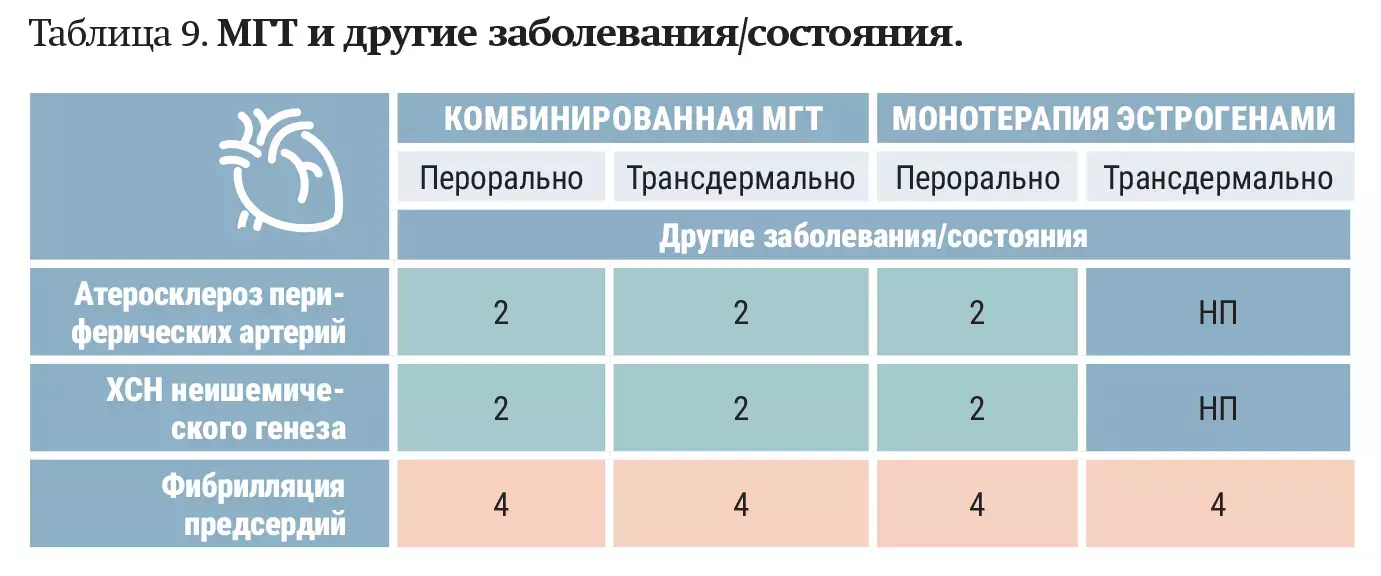
У пациенток с атеросклерозом периферических артерий и хронической сердечной недостаточностью
— При атеросклерозе периферических артерий и хронической сердечной недостаточности неишемического генеза (например, на фоне АГ) можно рассматривать назначение МГТ, ее преимущества превышают риски, — сообщил Сергей Левашов. — Пациенткам с фибрилляцией предсердий МГТ однозначно противопоказана (см. таблицу 9).
Резюме
- Мультидисциплинарный подход, сотрудничество кардиолога и гинеколога — один из важнейших факторов успеха в сохранении здоровья и общего качества жизни женщин старше 45 лет.
- Снижение уровня эстрадиола вследствие менопаузы приводит к повышенному риску развития сердечно-сосудистых, неврологических, эндокринологических заболеваний и урогенитальных симптомов.
- Климактерический синдром индивидуален и вариабелен. Следует обращать внимание на вазомоторную, психоэмоциональную, скелетно-мышечную симптоматику.
- На приеме у кардиолога и/или терапевта при сборе анамнеза у женщин старше 45 лет следует обязательно уточнять наличие регулярного менструального цикла. В случае его отсутствия/нерегулярности пациентку необходимо направлять к гинекологу для уточнения репродуктивного статуса.
- При выявлении менопаузы с ассоциированными симптомами эстрогенодефицита необходимо назначение специальной терапии климактерического синдрома. Ведущим методом лечения является менопаузальная гормональная терапия.
- Назначение, выбор конкретного препарата, смена дозировок/комбинаций и прекращение применения МГТ — зона ответственности врача-гинеколога, обладающего необходимыми навыками.
- Своевременно назначенная МГТ способна значительно снизить риск общей смертности женщин, в т. ч. сердечно-сосудистой смертности, по сравнению с плацебо или отсутствием лечения.
- Климактерический синдром индивидуален и вариабелен: у кого-то из женщин он происходит в 45, у кого-то в 50, в 55 лет. Важна симптоматика в этот период.

