Белорусские хирурги успешно прооперировали подростка с гигантоклеточной опухолью позвоночника, распространявшейся в заднее средостение и правое легкое. Для выполнения сложного вмешательства объединились специалисты трех ведущих учреждений здравоохранения — заведующий операционным блоком РНПЦ детской онкологии, гематологии и иммунологии Артур Шиманский, заведующий лабораторией повреждений и заболеваний позвоночника и спинного мозга РНПЦ травматологии и ортопедии Андрей Бабкин и заведующий лабораторией торакальной онкопатологии РНПЦ онкологии и медицинской радиологии им. Н. Н. Александрова Сергей Еськов. Операция проведена на базе РНПЦ ДОГИ.
«У сына болела спина, лечение не помогало»
 Артур Шиманский— Гигантоклеточная опухоль (остеобластокластома) относится к доброкачественным новообразованиям, не дает метастазов, при этом характеризуется агрессивным локальным ростом, — отмечает Артур Шиманский. — Состоит из многоядерных клеток, поражает преимущественно метафизарно-эпифизарные зоны длинных трубчатых костей вблизи зон роста. Поражение позвоночника встречается редко, при этом опухоль может распространяться на окружающие ткани, приводить к компрессионным переломам тел позвонков. У пациента появляется выраженная боль в спине, которая усиливается ночью и при физической нагрузке. По мере роста новообразования возникает неврологический дефицит — слабость в конечности на стороне поражения, онемение (из-за сдавления спинного мозга), ограничение подвижности позвоночника (как следствие компрессионного перелома тела позвонка).
Артур Шиманский— Гигантоклеточная опухоль (остеобластокластома) относится к доброкачественным новообразованиям, не дает метастазов, при этом характеризуется агрессивным локальным ростом, — отмечает Артур Шиманский. — Состоит из многоядерных клеток, поражает преимущественно метафизарно-эпифизарные зоны длинных трубчатых костей вблизи зон роста. Поражение позвоночника встречается редко, при этом опухоль может распространяться на окружающие ткани, приводить к компрессионным переломам тел позвонков. У пациента появляется выраженная боль в спине, которая усиливается ночью и при физической нагрузке. По мере роста новообразования возникает неврологический дефицит — слабость в конечности на стороне поражения, онемение (из-за сдавления спинного мозга), ограничение подвижности позвоночника (как следствие компрессионного перелома тела позвонка).
Именно так, с постоянной боли в межлопаточной области, ограничения движения в области шеи и грудной клетки, началось заболевание у 16-летнего Димы.
— У сына появилась боль в спине, которая не проходила, — рассказывает мама подростка Татьяна. — Мы обратились в поликлинику по месту жительства, сначала думали, что просто зажало нерв, были назначены физиопроцедуры и лечение, но оно не помогало. Когда боли стали усиливаться, выполнили КТ грудной клетки, потом МРТ позвоночника. Заподозрили новообразование, после чего сразу направили в Минск, в центр детской онкологии. Для нашей семьи это стало большим стрессом, было очень страшно от самого слова «опухоль». Слава Богу, после биопсии выяснилось, что она доброкачественная. Но это опухоль с агрессивным ростом. Врачи предупреждали, что предстоит сложная операция, она будет идти много часов, бывают разные исходы…
«Опухоль распространялась в позвоночный канал, заднее средостение и легкое»
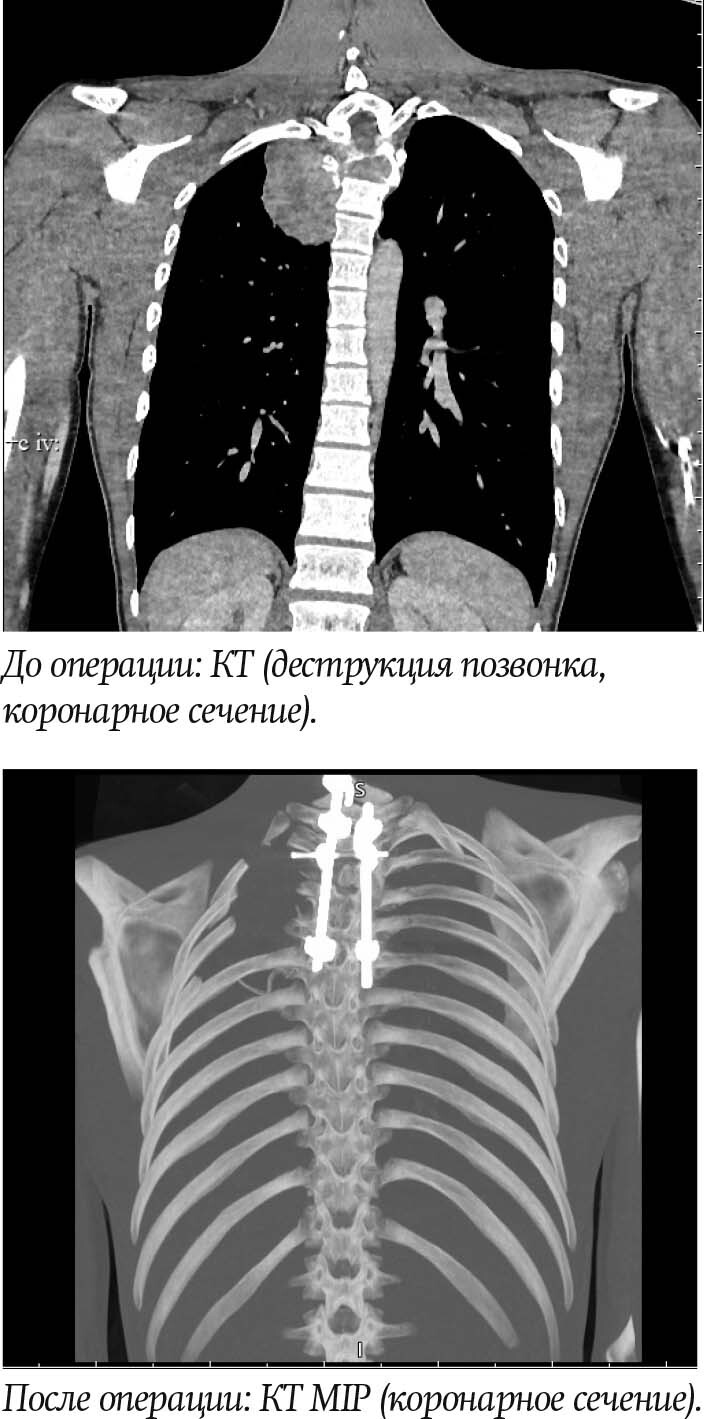
По результатам МРТ отмечалось новообразование довольно больших размеров (примерно 8×7×8 см) с поражением тела 3-го грудного позвонка, что привело к его компрессионному перелому. Также опухоль распространялась в полость позвоночного канала, заднее средостение и верхнюю долю правого легкого. Морфологические характеристики новообразования были определены после выполнения торакоскопии с биопсией, которая позволила верифицировать предварительный диагноз: гигантоклеточная опухоль.
— Если бы новообразование оказалось злокачественным, то потребовалась бы совершенно иная стратегия лечения, но в данном случае перед нами стояла задача радикального удаления опухоли, — уточняет Артур Шиманский. — Учитывая большую распространенность опухолевого процесса, технически сделать это очень сложно. Через межпозвонковые отверстия на уровне поражения грудных позвонков опухоль проникала в позвоночный канал, т. е. в сторону спинного мозга. Также отмечалось разрастание опухоли в грудную клетку (в область заднего средостения на уровне Th1–Th6) с поражением прилегающих к позвонкам ребер и верхней доли правого легкого. Нам нужно было удалить часть легкого, фрагменты пораженных позвонков и ребер и стабилизировать позвоночник, обеспечив жесткость фиксации.
Необходимое в данном клиническом случае оперативное вмешательство включает три направления — детскую онкологию (опухолевый процесс), травматологию и нейрохирургию (позвоночник), торакальную хирургию (легкие, средостение). По словам Артура Шиманского, такие комбинированные операции у детей проводятся нечасто.

Главные вопросы консилиума
— Мы тесно сотрудничаем с РНПЦ травматологии и ортопедии и с РНПЦ онкологии и медрадиологии, в частности с Андреем Бабкиным и Сергеем Еськовым, и у нас уже сформировалась сплоченная команда. Поэтому в сложных случаях, требующих создания мультидисциплинарной хирургической бригады, нам не нужно хаотично искать специалистов. Есть конкретные люди, собираемся вместе и делаем. И только так можно достичь наилучшего результата, — уверен Артур Шиманский.
 Сергей Еськов— Действительно, иногда встречаются очень сложные клинические ситуации, когда во время операции требуется решить большой спектр задач из разных направлений хирургии, — согласен с коллегой Сергей Еськов. — В таких случаях должны собираться несколько специалистов соответствующего профиля. Традиция подтягивать в торакальную хирургию смежных специалистов (вертебрологов, кардиохирургов и др.) была заложена моим учителем профессором Владимиром Жарковым, когда мы внедряли органосохраняющие операции при опухолях легких и средостения с распространением процесса в спинномозговой канал. Двадцать лет назад все это начиналось, были очень сложные вмешательства, многие пациенты до сих пор живы. Профессора Жаркова, к сожалению, уже нет, но мы продолжаем его традицию. Самое главное — организоваться, ведь все мы работаем в разных РНПЦ. Специалисты провели мультидисциплинарный консилиум.
Сергей Еськов— Действительно, иногда встречаются очень сложные клинические ситуации, когда во время операции требуется решить большой спектр задач из разных направлений хирургии, — согласен с коллегой Сергей Еськов. — В таких случаях должны собираться несколько специалистов соответствующего профиля. Традиция подтягивать в торакальную хирургию смежных специалистов (вертебрологов, кардиохирургов и др.) была заложена моим учителем профессором Владимиром Жарковым, когда мы внедряли органосохраняющие операции при опухолях легких и средостения с распространением процесса в спинномозговой канал. Двадцать лет назад все это начиналось, были очень сложные вмешательства, многие пациенты до сих пор живы. Профессора Жаркова, к сожалению, уже нет, но мы продолжаем его традицию. Самое главное — организоваться, ведь все мы работаем в разных РНПЦ. Специалисты провели мультидисциплинарный консилиум.
Для определения наиболее оптимального доступа и последовательности этапов оперативного вмешательства использовали 3D-моделирование. Виртуоз в этом деле — Сергей Еськов, который одним из первых в Беларуси внедрил предоперационное 3D-моделирование при органосохраняющих реконструктивных операциях на легких.
— 3D-модель позволяет интуитивно воспринимать сложную трехмерную картину, которая не так очевидна при просмотре двухмерных сканов КТ или МРТ. Цветовое картирование делает понятным взаиморасположение органов, помогает определить границы опухоли. Соотношение анатомических структур, кровеносных сосудов у разных пациентов варьирует, могут быть сосудистые аномалии, о которых важно знать до операции. Это позволяет правильно спланировать точки доступа в плевральную полость, сокращает время вмешательства и повышает его безопасность, минимизирует риски, — отмечает Сергей Еськов.
Главный вопрос, который предстояло решить на консилиуме: возможно ли в принципе выполнить радикальную резекцию единым блоком поразившего костные структуры, распространившегося на легкое новообразования и стабилизировать позвоночник в ходе одного вмешательства? Врачи продумывали, рисовали, определяли возможные варианты и виртуально воплощали их с помощью 3D-моделирования: как удалить опухоль, не повредив спинной мозг, как правильно удалить часть доли легкого, как оптимально зафиксировать позвоночник, чтобы пациент мог ходить, заниматься обычными делами. Пришли к выводу: да, все необходимое возможно сделать. Каждый этап предстоящей операции был тщательно проанализирован и спланирован.
Семь часов работы с ювелирной точностью
— Для осуществления вмешательства был выполнен специфический доступ разрезом, огибающим правую лопатку снизу, с заходом в межреберье, — рассказывает Артур Шиманский. — Далее был этап резекции передних отрезков ребер, вместе с частью позвоночника часть пораженных ребер пришлось удалить. Кроме того, необходимо было взять фрагмент здорового ребра для последующего использования в качестве трансплантата с целью восстановления позвонка. Это фрагмент взяли и законсервировали.
— Затем выделили правое легкое, произвели этап резекции пораженной части верхней доли, отступив достаточное расстояние. Выделили структуры средостения, прилегающие к опухоли. Это крупные сосуды, левая плечеголовная вена, ветви дуги аорты. Выделили пищевод, — продолжает Сергей Еськов.
 Андрей Бабкин— Далее был этап резекции позвонков, — отмечает Андрей Бабкин. — Грудные позвонки от 2-го до 5-го были поражены, нужно было удалить их фрагменты и часть опухоли, находившейся внутри позвоночного канала. По данным МРТ и КТ-ангиографии мы знали, где и как расположена опухоль. Кроме того, во время вмешательства использовали интраоперационный рентген-контроль, видели, в какой зоне находимся, сравнивали с данными дооперационного обследования. Мы удалили новообразование единым блоком.
Андрей Бабкин— Далее был этап резекции позвонков, — отмечает Андрей Бабкин. — Грудные позвонки от 2-го до 5-го были поражены, нужно было удалить их фрагменты и часть опухоли, находившейся внутри позвоночного канала. По данным МРТ и КТ-ангиографии мы знали, где и как расположена опухоль. Кроме того, во время вмешательства использовали интраоперационный рентген-контроль, видели, в какой зоне находимся, сравнивали с данными дооперационного обследования. Мы удалили новообразование единым блоком.
 — Основная техническая сложность состояла в том, что, учитывая локализацию опухоли, а также положение пациента на операционном столе, важные сосуды были вне зоны видимости, — уточняет Артур Шиманский. — Полный обзор зоны вмешательства был невозможен из-за огромных размеров опухоли. Мы не видели крупных жизненно важных сосудов, которые идут к голове, а также в самом позвоночнике — паравертебральное венозное сплетение именно в этом месте. И самое опасное, конечно, близость спинного мозга, его повреждение на уровне грудного и шейного отделов имело бы серьезные последствия. Некоторые манипуляции приходилось выполнять интуитивно, хотя это будет неверно, точнее — с учетом собственного опыта и знаний.
— Основная техническая сложность состояла в том, что, учитывая локализацию опухоли, а также положение пациента на операционном столе, важные сосуды были вне зоны видимости, — уточняет Артур Шиманский. — Полный обзор зоны вмешательства был невозможен из-за огромных размеров опухоли. Мы не видели крупных жизненно важных сосудов, которые идут к голове, а также в самом позвоночнике — паравертебральное венозное сплетение именно в этом месте. И самое опасное, конечно, близость спинного мозга, его повреждение на уровне грудного и шейного отделов имело бы серьезные последствия. Некоторые манипуляции приходилось выполнять интуитивно, хотя это будет неверно, точнее — с учетом собственного опыта и знаний.
Значимый и ответственный этап — реконструкция, стабилизация и фиксация позвоночника. Цель — обеспечить жесткую фиксацию и в то же время сохранить гибкость позвоночника. С этой целью использовали специальную титановую конструкцию — ламинарный фиксатор. Это разработка РНПЦ травматологии и ортопедии совместно с коллегами из Санкт-Петербурга — НМИЦ детской травматологии и ортопедии.
— За эту разработку мы отмечены Государственной премией, — рассказывает Андрей Бабкин. — Конструкция называется «Беллегоспайн», производится одной из белорусских компаний. Она многофункциональная и подходит для фиксации любых отделов позвоночника специальными винтами и крючками. Пациенту был зафиксирован позвоночник от 7-го шейного до 6-го грудного позвонка. Кроме того, выполнили аутотрансплантацию фрагментов здоровой реберной кости с кортикальным слоем для того, чтобы восполнить резецированные части позвонков. Это будет способствовать формированию собственной костной ткани.
Около часа потребовалось на обеспечение гемостаза и зашивание операционной раны, а в целом бригада хирургов провела за операционным столом 7 часов.
Специалисты подчеркивают: каждый этап по отдельности — удаление опухоли, резекция части легкого, вмешательство на позвоночнике — это их обычная, стандартная работа, которую они выполняют практические ежедневно. Но когда трое специалистов с огромным опытом в своем деле собрались и выполнили все это вместе для одного пациента со сложнейшим клиническим случаем, произошло настоящее чудо.

«От всей души благодарим врачей!»
Послеоперационный период протекал хорошо, организм пациента восстанавливался даже быстрее, чем ожидалось. Детский онколог-гематолог Надежда През и психолог Наталья Шимко отмечают стойкость, невероятный оптимизм и чувство юмора 16-летнего Димы, который стремился как можно быстрее восстановиться, старательно занимался с реабилитологом. В течение полугода ему следует ограничить спорт, связанный с сильной физической нагрузкой на позвоночник. В дальнейшем — без особых ограничений, самое главное — избегать травм.

— Сын очень хотел поскорее встать на ноги. Через неделю уже ходил, и с каждым днем становилось все лучше. Папа очень поддерживал, постоянно был с нами на связи, как и младшая сестра Димы, они очень ждут нас домой, — говорит Татьяна. — Наша семья от всей души благодарит врачей за их золотые руки и высокий профессионализм, за выполнение такой сложнейшей операции. Большое спасибо медицинским сестрам, психологу, младшему медперсоналу, все очень внимательные и отзывчивые.

В день выписки (через 3 недели после операции) парень уверенно ходит и с улыбкой уточняет, что скоро можно будет и бегать. В этом году он оканчивает 11-й класс и планирует поступать в вуз.

— Уже записался на ЦТ, решил сдавать в резервные дни в конце июня, чтобы лучше подготовиться, — говорит Дмитрий. — Буду поступать на специальность, связанную с экономикой, в технологический университет в своем родном городе Витебске.

