На 9-м съезде кардиологов, кардиохирургов, рентгенэндоваскулярных хирургов и аритмологов Беларуси с докладом на тему «Возможности и перспективы органопротекции при артериальной гипертензии» выступила заведующая лабораторией артериальной гипертензии и сердечно-сосудистой профилактики РНПЦ «Кардиология», доктор мед. наук, доцент Ольга Павлова.
Анализ рисков
 Ольга Павлова— Поражение органов-мишеней при артериальной гипертензии — главный прогностический фактор сердечно-сосудистого риска, смертности от сердечно-сосудистых заболеваний и общей смертности. Диагностику необходимо проводить у всех пациентов с АГ: это позволяет оценить ее тяжесть, дополнительный сердечно-сосудистый риск и определить тактику лечения, — напомнила Ольга Павлова.
Ольга Павлова— Поражение органов-мишеней при артериальной гипертензии — главный прогностический фактор сердечно-сосудистого риска, смертности от сердечно-сосудистых заболеваний и общей смертности. Диагностику необходимо проводить у всех пациентов с АГ: это позволяет оценить ее тяжесть, дополнительный сердечно-сосудистый риск и определить тактику лечения, — напомнила Ольга Павлова.
Поражение органов-мишеней включает большое количество структурных или функциональных изменений со стороны различных органов и систем:
- головного мозга (поражение белого вещества, немые микроинфаркты, микрокровоизлияния, атрофия мозга, когнитивные нарушения, сосудистая деменция, ишемический инсульт, церебральные кровоизлияния);
- органов зрения (микрососудистое ремоделирование, гипертензивная ретинопатия);
- сердца (гипертрофия левого желудочка (ГЛЖ), расширение левого предсердия и левого желудочка, фибрилляция предсердий, обструктивная и необструктивная ишемическая болезнь сердца, инфаркт миокарда, сердечная недостаточность);
- почек (клубочковая артериолярная гипертензия, гломерулосклероз, альбуминурия/протеинурия, снижение скорости клубочковой фильтрации).
Изменения происходят не только в крупных, но и в средних артериях с развитием атеросклероза (в т. ч. с изменениями медиального слоя и повышением сосудистой жесткости), а также в системе микроциркуляции (повышение вазореактивности и периферического сосудистого сопротивления, структурное ремоделирование, фиброз и воспаление).
— В настоящее время существуют общепринятые критерии, которые позволяют оценить степень поражения органов-мишеней (см. табл. 1). К примеру, если мы говорим о гипертрофии левого желудочка, есть и электрокардиографические, и эхокардиографические признаки, — отметила Ольга Павлова.
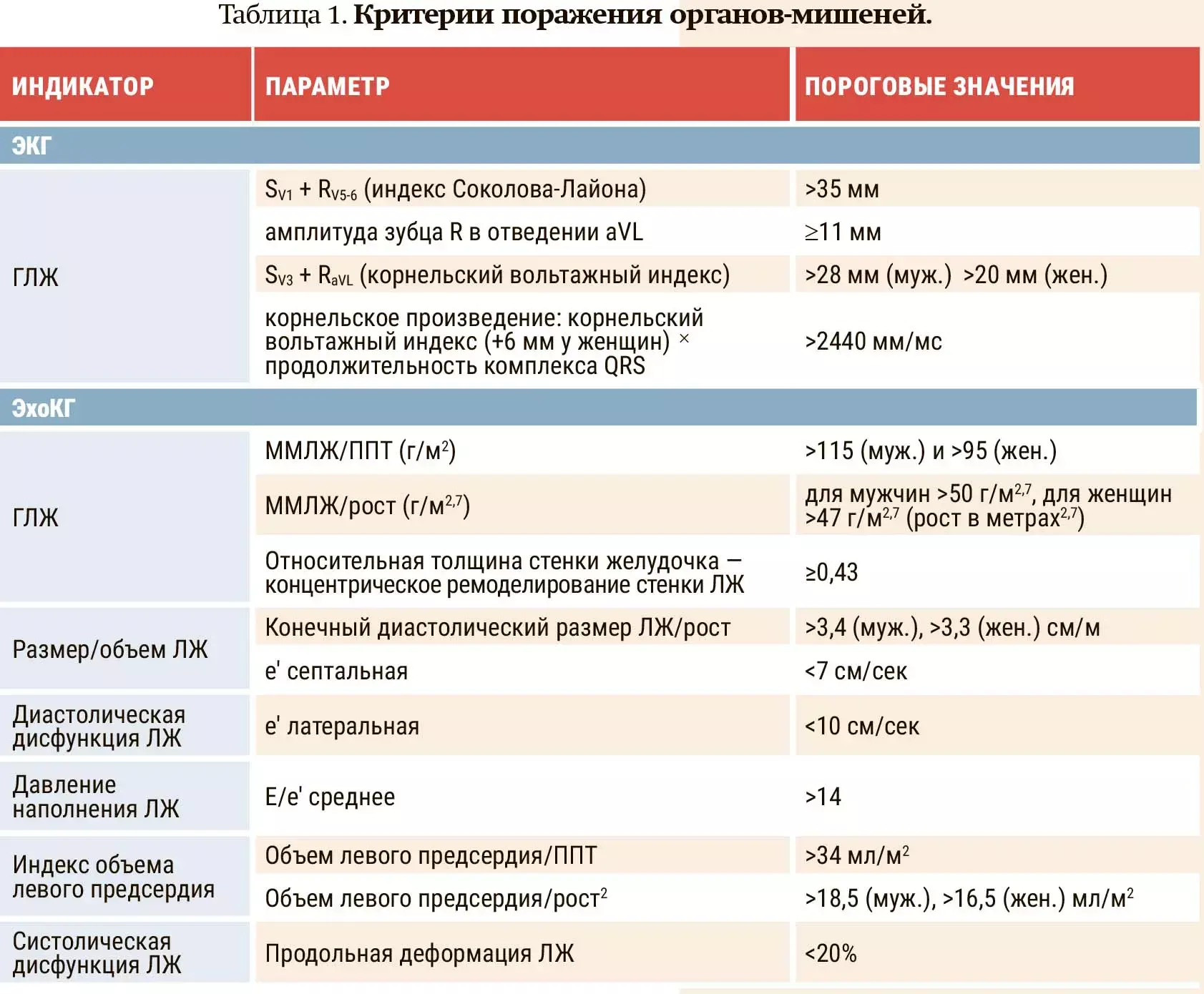
Необходимо учитывать, что при эхокардиографии индексация массы миокарда левого желудочка с учетом площади поверхности тела в настоящее время неприемлема для пациентов с избыточной массой тела и ожирением, так как приводит к недооценке распространенности гипертрофии левого желудочка. Поэтому в таких случаях правильная формула другая: индекс массы миокарда левого желудочка рассчитывается по соотношению массы миокарда левого желудочка к росту, возведенному в степень 2,7.
Еще один важный момент, на который обращает внимание специалист: поражение головного мозга охватывает не только бессимптомные изменения белого вещества, которые можно выявить с помощью МРТ в виде очагов гиперинтенсивности белого вещества, лакунарных инфарктов и участков атрофии мозга. Оно включает и когнитивные нарушения, которые в настоящее время рассматриваются как поражение органов-мишеней при артериальной гипертензии. Поэтому следует применять специально разработанные шкалы для выявления когнитивного дефицита.
Распространенность поражения органов-мишеней растет при увеличении степени артериальной гипертензии. У пациентов с артериальной гипертензией 3-й степени лидируют увеличение жесткости артерий (до 90 %) и поражение головного мозга (до 50 %).
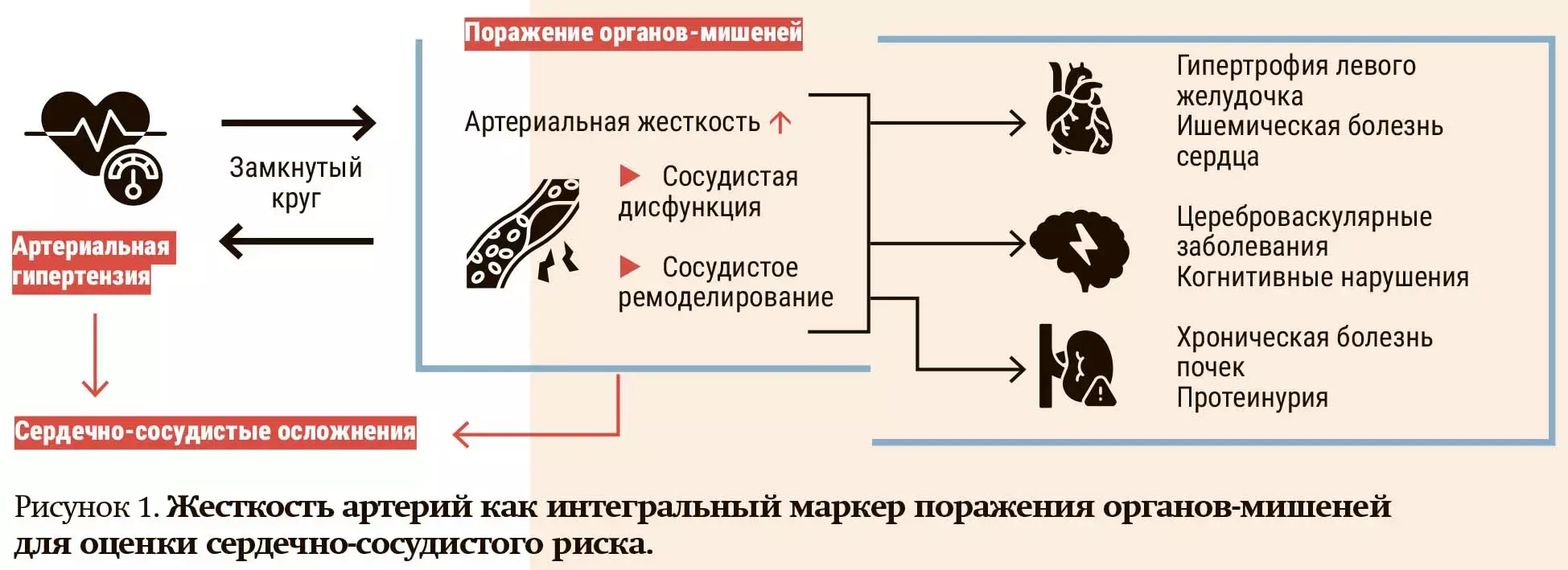
— Что касается жесткости артерий, увеличение скорости распространения пульсовой волны (СРПВ) — это перспективный интегральный маркер поражения органов мишеней, который можно успешно использовать для оценки сердечно-сосудистого риска (см. рис. 1). При увеличении артериальной жесткости значительная доля пациентов с умеренным риском может быть переклассифицирована в группу более высокого сердечно-сосудистого риска, — акцентировала внимание Ольга Павлова.
Важные и недооцененные факторы
Есть достаточно много исследований по оценке влияния основных классов антигипертензивных препаратов, которые сегодня используются, на показатели жесткости артерий и отраженную волну (см. табл. 2). Так, в настоящее время мы можем говорить о том, что ингибиторы ангиотензинпревращающего фермента (иАПФ), блокаторы рецепторов ангиотензина II (БРА) и блокаторы кальциевых каналов (БКК) положительно влияют на снижение сосудистой жесткости. По бета-адреноблокаторам и диуретикам результаты пока противоречивы.
 Наличие поражения органов-мишеней повышает абсолютный и относительный риск сердечно-сосудистых заболеваний. При любом уровне артериального давления оценка поражения уровня органов-мишеней является важным аспектом стратификации риска.
Наличие поражения органов-мишеней повышает абсолютный и относительный риск сердечно-сосудистых заболеваний. При любом уровне артериального давления оценка поражения уровня органов-мишеней является важным аспектом стратификации риска.
— К сожалению, в клинической практике мы недостаточно часто выявляем и используем такой важный критерий, как альбуминурия (недооцененный фактор риска сердечно-сосудистых осложнений). Однако если изучить ассоциацию альбуминурии с прогнозом сердечно-сосудистых заболеваний, то прослеживается связь с их развитием. Так, в случае ишемической болезни сердца это повышенная тяжесть заболевания, высокий показатель кальциноза коронарных артерий, предиктор безболевой ишемии, менее благоприятный прогноз после аортокоронарного шунтирования. При аритмиях — повышение распространенности и увеличение времени фибрилляции предсердий, а также неустойчивых желудочковых тахикардий. Альбуминурия — это также предиктор повышения артериальной жесткости, развития сердечной недостаточности и инсульта, — отметила Ольга Павлова.
Индивидуальный подход
— Если мы говорим о перспективах эффективного лечения артериальной гипертензии, то в первую очередь необходимо назвать три важных компонента идеального контроля АД, который включает не только достижение целевого уровня АД при офисном измерении, но также и идеальный 24-часовой контроль со снижением АД ночью (нормальный циркадный ритм), и вариабельность АД. Когда выполняются все эти условия, достигается наименьший риск сердечно-сосудистых осложнений у наших пациентов, — обращает внимание Ольга Павлова.
Целевые уровни офисного АД определены как менее 140/90 мм рт. ст., далее при хорошей переносимости 130/80 мм рт. ст. и менее у большинства пациентов (но не ниже 120/70 мм рт. ст). Пациентам 65–79 лет с изолированной систолической артериальной гипертензией и пациентам ≥80 лет рекомендуется снижать систолическое АД при первичном обращении до целевых значений 140–150 мм рт. ст., а при условии хорошей переносимости — до 130–139 мм рт. ст., но с осторожностью, если исходное диастолическое АД <70 мм рт. ст.
Целевые уровни АД должны быть индивидуализированы у пациентов с синдромом старческой астении.
Сроки достижения целевых уровней АД, ассоциированные с меньшим риском неблагоприятных исходов у пациентов с артериальной гипертензией, составляют 1–6 месяцев. Оптимальный срок достижения целевых уровней АД — в течение 3-х месяцев.
Если мы обратим внимание на достижение целевого уровня офисного АД менее 140/90 мм рт. ст., то видим по результатам наблюдений в нашей лаборатории: прогрессирование гипертрофии левого желудочка в 2 раза чаще происходит у пациентов, у которых не был достигнут целевой уровень АД через 5 лет. Все классы используемых антигипертензивных препаратов способны вызвать регресс гипертрофии левого желудочка в большей или меньшей степени.
— При этом прогностическое значение регресса гипертрофии желудка для наших пациентов очень велико: обеспечивается увеличение их выживаемости более чем в 2 раза, — уточнила спикер.
Суточный ритм АД и поражение органов-мишеней
Суточный, или циркадный, ритм АД — достаточно динамическая система. Факторы, влияющие на него, многочисленны:
- эндогенные или генетические;
- окружающей среды (температура воздуха, освещенность);
- образ жизни (стресс, нерациональное питание, неполноценный сон, недостаток физической активности).
Еще один немаловажный фактор — это изменение состава микробиоты кишечника в ответ на различные факторы окружающей среды, антигипертензивные препараты, микробные метаболиты и т. д.
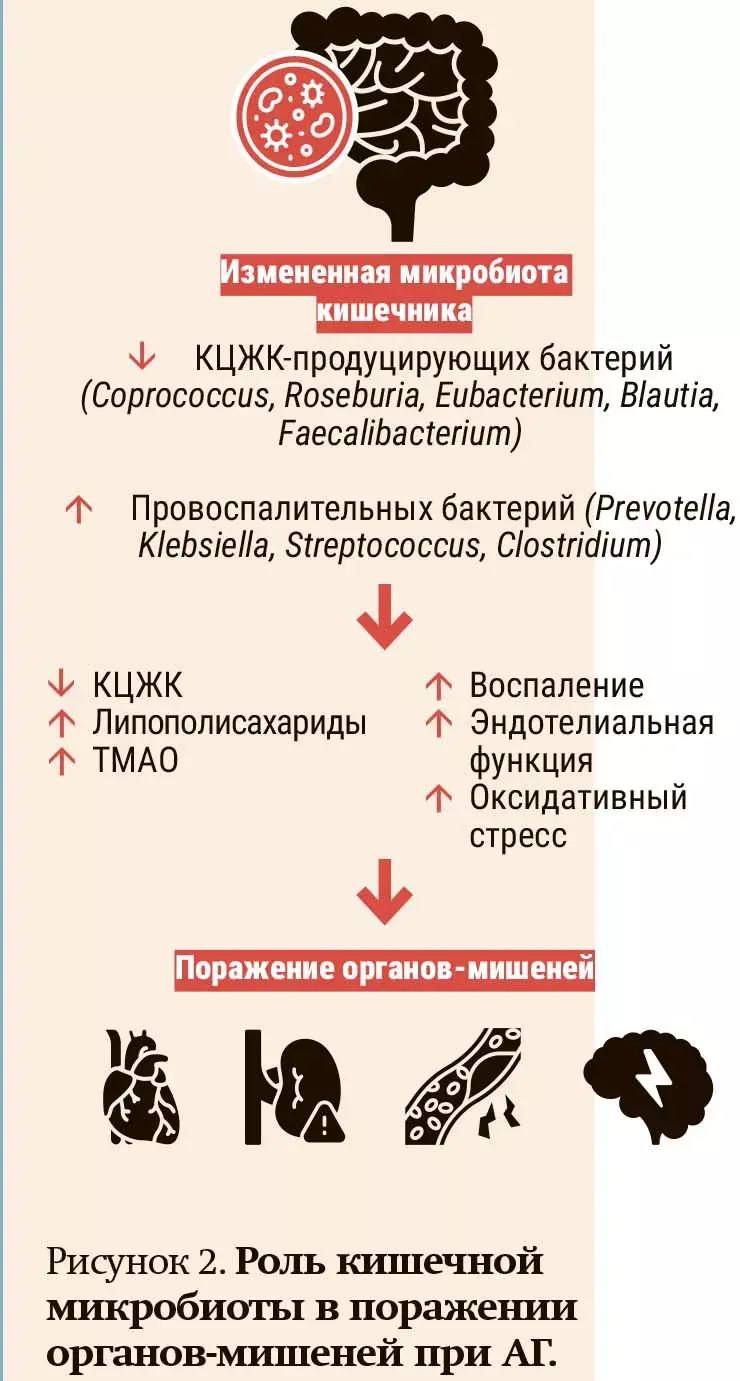 — Изменение состава микробиоты у наших пациентов влияет в том числе на поражение органов-мишеней за счет уменьшения выработки жирных кислот, увеличения выработки метаболитов микробиоты кишечника (липополисахаридов, ТМАО), воспаления, оксидативного стресса и эндотелиальной дисфункции (см. рис. 2), — сообщила Ольга Павлова. — Что касается корреляции метаболитов кишечной микрофлоры, в частности триметиламина и триметиламин-N-оксида, с показателями циркадного ритма, то по результатам недавно проведенного нами исследования была получена зависимость недостаточного снижения систолического и диастолического АД ночью от увеличения уровня метаболитов кишечной микрофлоры, которые оказывают значимое влияние в том числе на поражение органов-мишеней.
— Изменение состава микробиоты у наших пациентов влияет в том числе на поражение органов-мишеней за счет уменьшения выработки жирных кислот, увеличения выработки метаболитов микробиоты кишечника (липополисахаридов, ТМАО), воспаления, оксидативного стресса и эндотелиальной дисфункции (см. рис. 2), — сообщила Ольга Павлова. — Что касается корреляции метаболитов кишечной микрофлоры, в частности триметиламина и триметиламин-N-оксида, с показателями циркадного ритма, то по результатам недавно проведенного нами исследования была получена зависимость недостаточного снижения систолического и диастолического АД ночью от увеличения уровня метаболитов кишечной микрофлоры, которые оказывают значимое влияние в том числе на поражение органов-мишеней.
Контроль АД ночью является одним из основополагающих факторов эффективности лечения и органопротекции, в том числе альбуминурии.
Как краткосрочная, так и долго-срочная вариабельность АД влияет на поражение органов-мишеней и сердечно-сосудистую смертность. Повышенная вариабельность АД коррелирует и с гипертрофией левого желудочка, и со сниженной функцией почек.
Снижение вариабельности АД коррелирует с регрессом гипертрофии левого желудочка, в том числе у пациентов с контролируемой артериальной гипертензией.
Наши возможности — это не только оценка результатов лечения по офисному измерению АД, но и контроль АД в течение суток, а также вариабельности АД и частоты сердечных сокращений.
Для управления вариабельностью АД в клинической практике следует применять:
- длительно действующие антигипертензивные препараты и комбинации, которые могут быть предпочтительнее для предотвращения ятрогенного повышения вариабельности и сглаживания 24-часового профиля АД;
- длительно действующие блокаторы кальциевых каналов и диуретики — могут быть предпочтительнее для снижения повышенной вариабельности АД при отсутствии клинических показаний для выбора других классов лекарственных препаратов;
- результаты суточного мониторирования АД в клинической практике и исследованиях; должны включать оценку вариабельности АД (стандартное отклонение за 24 часа или в течение дня и ночи), оценку ночного снижения АД (в процентах снижения дневных значений или соотношение ночного и дневного АД) и средние значения за 24 часа днем и ночью и вариабельность частоты сердечных сокращений.
Таким образом, поражение органов-мишеней в 2–3 раза увеличивает риск развития сердечно-сосудистых осложнений при любом уровне АД. Достижение целевого уровня и контроль в течение суток, ночного снижения и вариабельности АД приведет к сдвигу парадигмы от «точечного» управления артериальной гипертензией к индивидуализированному «превентивному лечению». Коррекция метаболических факторов, модификация образа жизни, влияние на микробиоту кишечника являются дополнительными возможностями для профилактики и снижения уровня поражения органов-мишеней наряду с антигипертензивной терапией у пациентов с артериальной гипертензией.

